A PET/TC integrada tornou-se num instrumento fundamental na avaliação pré-operatória do cancro do pulmão de não pequenas células (CPNPC), fornecendo informação anatómica e metabólica com utilidade na caracterização das lesões tumorais e na deteção da doença metastática.
ObjetivoComparar a concordância entre o estadiamento clínico e o patológico antes e depois da utilização da PET/TC.
Material e métodosEstudo retrospetivo envolvendo doentes com CPNPC submetidos a cirurgia potencialmente curativa num período de 10,5 anos. O coeficiente de kappa de Cohen foi utilizado para avaliar a concordância entre os resultados.
ResultadosForam incluídos 150 doentes, 78% do sexo masculino, com uma idade média de 65 (± 9,6) anos. Treze por cento foram submetidos a quimioterapia neoadjuvante. A PET/TC foi efetuada em 41%. A concordância global entre o estadiamento clínico e o patológico foi de 51% (kappa = 0,3639). Verificou-se uma diferença estatisticamente significativa quanto aos resultados do estadiamento nos doentes que efetuaram PET/TC em comparação com o subgrupo que não efetuou o exame (p = 0,003). Nos doentes com PET/TC os falsos negativos ocorreram menos 39%, os falsos positivos em mais 12% e o estadiamento clínico e patológico foi coincidente em mais 27% dos casos. Estes resultados refletiram uma melhoria da concordância entre o estadiamento clínico e o patológico no subgrupo com PET/TC (67%, kappa = 0,5737 vs 40%, kappa = 0,2292). A acuidade da PET/TC foi aumentada quando os doentes submetidos a terapêutica neoadjuvante foram excluídos, obtendo-se uma concordância substancial naqueles que efetuaram o exame apenas com o objetivo de estadiamento (73%, kappa = 0,6323).
ConclusãoA inclusão da PET/TC na avaliação pré-operatória do CPNPC melhorou a acuidade do estadiamento clínico, permitindo uma boa concordância com o estadiamento patológico.
Integrated PET/CT has become a fundamental tool in the preoperative assessment of non small lung cancer (NSCLC) providing useful anatomical and metabolic information to characterize tumoral lesions and to detect unsuspected metastatic disease.
AimTo compare the agreement between clinical and pathological staging before and after the use of PET/CT.
Material and methodsRetrospective study of patients with NSCLC who underwent potentially curative surgery throughout 10.5 years. Cohen's kappa coefficient was used to evaluate staging agreement.
ResultsOne hundred and fifty patients were evaluated, 78% males, with a mean age of 65 (±9.6) years. Thirteen percent were submitted to neoadjuvant chemotherapy. PET/CT was performed in 41%. Global agreement between clinical and pathological staging was 51% (kappa=0.3639). There was a statistically significant difference between the staging results in patients who underwent PET/CT, when compared to the subgroup who did not (p=0.003). For those with PET/CT false negatives occurred in less 39%, false positives in more 12% and clinical and pathological staging coincided in more 27%. The overall results reflected an improvement in the agreement between clinical and pathological staging in the PET/CT subgroup (67%, kappa=0.5737 vs 40%, kappa=0.2292). PET/CT accuracy was enhanced when patients re-staged after neoadjuvant therapy were excluded and a substantial staging agreement was obtained for those who had the exam only for staging purposes (73%, kappa=0.6323).
ConclusionInclusion of PET/CT in NSCLC preoperative assessment improved the accuracy of the clinical staging, with a good level of agreement with pathological staging.
O cancro do pulmão continua a ser a causa mais comum de mortalidade por cancro em todo o mundo, apesar dos avanços na abordagem diagnóstica, de estadiamento e terapêutica1,2.
O cancro do pulmão de não pequenas células (CPNPC) corresponde a 75-80% do total de casos3. Nestes tumores a cirurgia oferece a melhor oportunidade de sobrevivência e de cura4, pelo que um estadiamento adequado é fundamental para determinar as opções terapêuticas, nomeadamente para selecionar os doentes com doença ressecável e evitar cirurgias desnecessárias naqueles com doença avançada4,5.
O estadiamento do CPNPC baseia-se no sistema TNM e engloba a avaliação do tumor (T), gânglios linfáticos (N) e metástases (M), tanto através de meios não invasivos, como invasivos4,5.
Tradicionalmente, o estadiamento não invasivo englobava a tomografia computadorizada (TC) do tórax e do andar superior do abdómen e, em caso particulares, exames específicos orientados pela clínica4,5. Dados prévios sugeriram, contudo, uma falta de acuidade do estadiamento baseado nestes exames, com um estudo anterior a demonstrar uma concordância reduzida entre o estadiamento clínico e o patológico (21,7%, kappa = 0,0418) em 60 pacientes com CPNPC submetidos a cirurgia entre 1999 e 20036.Apesar dos avanços na tecnologia da TC, a informação morfológica fornecida tem limitações na delimitação entre o tumor e as estruturas adjacentes, uma sensibilidade limitada para detetar doença microscópica e é frequentemente incapaz de discriminar os gânglios linfáticos que se encontram aumentados por patologia maligna ou benigna4,7.
A possibilidade de quantificar a captação de fluordesoxiglicose (FDG) e avaliar a atividade metabólica dos tumores surgiu nas últimas duas décadas com a tomografia de emissão de positrões (positron emission tomography - PET). O estadiamento do CPNPC foi uma das primeiras indicações que levou à aprovação do uso da PET8, a qual foi entretanto substituída pela PET/TC integrada que fornece ambas, a informação anatómica e a metabólica9. A PET/TC integrada providencia o detalhe anatómico necessário para avaliar o tumor e distingue lesões benignas de malignas com uma acuidade de 82%, maior do que a da TC e PET isolada10. O mesmo é verdade para a avaliação dos gânglios linfáticos (sensibilidade [73%], especificidade [80%], valor preditivo positivo [VPP] [78%], valor preditivo negativo [VPN] [91%], acuidade [87%])10 e das metástases extratorácicas (sensibilidade [98%], especificidade [92%], VPP [89%], VPN [98%])11. Contudo, embora a PET/TC tenha demonstrado um bom VPN, o seu VPP é inferior, pelo que a ocorrência de falsos positivos (FP) tem de ser considerada10. A confirmação dos resultados positivos da PET/TC através de abordagens invasivas cirúrgicas ou não é, portanto, mandatória.
Por outro lado, para além do estadiamento, a PET/TC tem também um papel no re-estadiamento dos doentes submetidos a terapêutica neoadjuvante, com os dados da literatura a apontarem para o facto da acuidade deste exame poder ser superior à da TC ou PET isolada12,13, e mesmo superior à da re-mediastinoscopia13.
A PET/TC tornou-se, assim, um instrumento fundamental na avaliação pré-operatória do CPNPC, conduzindo a alterações no estadiamento inicial e na estratégia terapêutica14,15.
Os autores efetuaram um estudo retrospetivo com o objetivo principal de comparar a concordância entre o estadiamento clínico e o patológico em doentes com CPNPC operados ao longo de 10,5 anos, incluindo a comparação entre dois subgrupos, para o último dos quais a PET/TC esteve disponível.
Material e métodosFoi efetuada uma análise retrospetiva dos processos clínicos de 150 doentes com CPNPC, do serviço de Pneumologia (Unidade de Cancro do Pulmão) de um Hospital universitário, submetidos a cirurgia potencialmente curativa durante um período de 10,5 anos (janeiro 1999 – julho 2009). Os autores utilizaram os dados de 60 doentes incluídos num estudo prévio que decorreu nos primeiros 5 anos do período descrito6.
Todos os indivíduos apresentavam o diagnóstico estabelecido de CPNPC (ou forte suspeita diagnóstica) e foram considerados operáveis após avaliação fisiológica e exames de estadiamento convencional, com ou sem a PET/TC de corpo inteiro (exames efetuados em diferentes instituições, PET/TC disponível desde 2006). A quantificação da captação tumoral da FDG foi qualitativa, obtida por inspeção visual após comparação com a atividade celular de base. O sistema de estadiamento baseou-se na 6ª edição TNM5.
Foi efetuada toracotomia e resseção pulmonar com esvaziamento ganglionar do mediastino em todos os casos. Os doentes em que a toracotomia exploradora revelou um tumor irressecável foram excluídos.
Os resultados foram apresentados como percentagem para as variáveis categóricas e média ± desvio padrão para as variáveis contínuas. O coeficiente kappa de Cohen foi utilizado para avaliar a concordância entre o estadiamento clínico e o patológico: 0,0 - pobre; 0,0-0,20 reduzida; 0,21-0,40 justa; 0,41-0,60 moderada; 0,61-0,80 significativa; 0,81-1 quase perfeita16. Os testes T de Student e do Qui Quadrado foram utilizados para comparar proporções e variáveis contínuas, respetivamente. A análise estatística foi efetuada usando o programa STATA 9.0 (Statistical/Data Analysis, Stata Corp. College Station, Texas 77845, USA). Foi considerada significância estatística para um valor de p < 0,05.
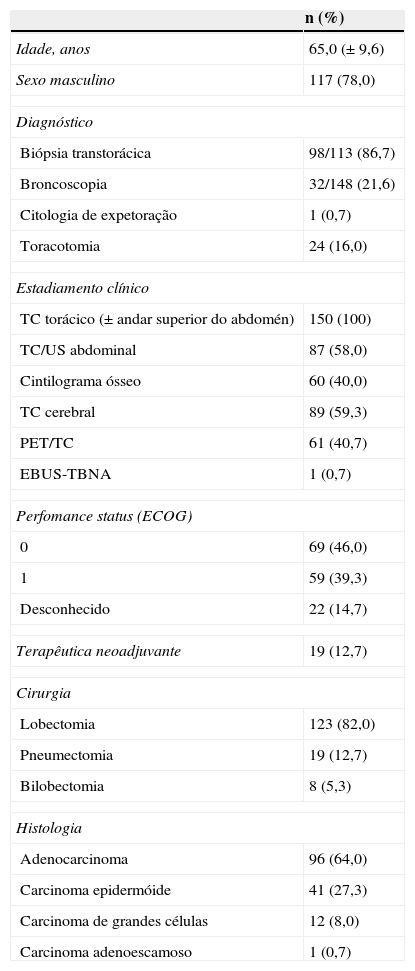
ResultadosCaracterísticas clínicas e demográficasOs 150 doentes incluídos apresentavam uma idade média de 65,0 (± 9,6) anos, a maioria era do sexo masculino (n = 117, 78,0%) (tabela 1). Dezanove (12,7%) foram submetidos a quimioterapia neoadjuvante.
Características demográficas e clínicas (n = 150)
| n (%) | |
|---|---|
| Idade, anos | 65,0 (± 9,6) |
| Sexo masculino | 117 (78,0) |
| Diagnóstico | |
| Biópsia transtorácica | 98/113 (86,7) |
| Broncoscopia | 32/148 (21,6) |
| Citologia de expetoração | 1 (0,7) |
| Toracotomia | 24 (16,0) |
| Estadiamento clínico | |
| TC torácico (± andar superior do abdomén) | 150 (100) |
| TC/US abdominal | 87 (58,0) |
| Cintilograma ósseo | 60 (40,0) |
| TC cerebral | 89 (59,3) |
| PET/TC | 61 (40,7) |
| EBUS-TBNA | 1 (0,7) |
| Perfomance status (ECOG) | |
| 0 | 69 (46,0) |
| 1 | 59 (39,3) |
| Desconhecido | 22 (14,7) |
| Terapêutica neoadjuvante | 19 (12,7) |
| Cirurgia | |
| Lobectomia | 123 (82,0) |
| Pneumectomia | 19 (12,7) |
| Bilobectomia | 8 (5,3) |
| Histologia | |
| Adenocarcinoma | 96 (64,0) |
| Carcinoma epidermóide | 41 (27,3) |
| Carcinoma de grandes células | 12 (8,0) |
| Carcinoma adenoescamoso | 1 (0,7) |
Foi efetuada uma PET/TC de estadiamento em 61 (40,7%) doentes, em 13 (21,3%) dos quais para re-estadiamento. A punção aspirativa tranbrônquica através da ecoendoscopia (endobronchial ultrasound guided transbronchial needle aspiration − EBUS-TBNA), disponível no serviço desde 2009, foi utilizada para excluir envolvimento ganglionar em N2 em apenas um doente.
O tempo médio entre o diagnóstico e a cirurgia foi de 33,7 (± 32,9) dias para a maioria de doentes (n = 131) e 56,7 (± 96,4) para aqueles submetidos a terapêutica neoadjuvante (n = 19). Para o grupo neoadjuvante, a média de tempo entre a PET/TC de re-estadiamento e a cirurgia foi de 30,2 (± 15,1) dias.
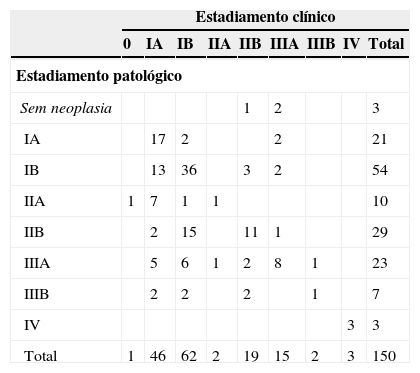
EstadiamentoClinicamente, a maioria dos tumores apresentou-se em estádios precoces: IBc, IAc e IIBc em 62 (41,3%), 46 (30,7%) e 19 (12,7%), respetivamente (tabela 2). Três doentes com doença metastática tinham sido submetidos a cirurgia de resseção de metástase cerebral única.
Concordância entre o estadiamento clínico e o patológico na população global
| Estadiamento clínico | |||||||||
|---|---|---|---|---|---|---|---|---|---|
| 0 | IA | IB | IIA | IIB | IIIA | IIIB | IV | Total | |
| Estadiamento patológico | |||||||||
| Sem neoplasia | 1 | 2 | 3 | ||||||
| IA | 17 | 2 | 2 | 21 | |||||
| IB | 13 | 36 | 3 | 2 | 54 | ||||
| IIA | 1 | 7 | 1 | 1 | 10 | ||||
| IIB | 2 | 15 | 11 | 1 | 29 | ||||
| IIIA | 5 | 6 | 1 | 2 | 8 | 1 | 23 | ||
| IIIB | 2 | 2 | 2 | 1 | 7 | ||||
| IV | 3 | 3 | |||||||
| Total | 1 | 46 | 62 | 2 | 19 | 15 | 2 | 3 | 150 |
| Concordância | Concordância esperada | Kappa | n |
|---|---|---|---|
| 51,33% | 23,50% | 0,3639 | 150 |
A análise da peça cirúrgica demonstrou que em 77 (51,3%) casos o estadiamento clínico coincidiu com o patológico, em 59 (39,3%) ocorreu uma subida de estádio – upstaging e em 14 (9,3%) uma descida – downstaging (tabela 3). A concordância global foi de 51,3% (kappa = 0,3639) (tabela 2). As mudanças mais frequentes foram: IBc para IIBp (n = 15, 20,5%), IAc para IBp (n = 13, 17,8%) e IAc para IIAp (n = 7, 9,6%).
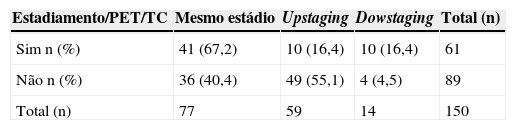
Integração da PET/TC na avaliação pré-operatóriaVerificou-se uma diferença estatisticamente significativa quanto aos resultados do estadiamento nos doentes que efetuaram PET/TC (n = 61) em comparação com o subgrupo que não efetuou o exame (n = 89), p = 0,003. Naqueles com PET/TC, o upstaging e os falsos negativos (FN) ocorreram menos 38,7% (55,1% [n = 49] para 16,4% [n = 10]), o dowstaging e os falsos positivos em mais 11,9% (de 4,5% [n = 4] para 16,4% [n = 10] e o estadiamento clínico e patológico foi coincidente em mais 26,8% (40,4% [n = 36] para 67,2% [n = 41]) (tabela 3).
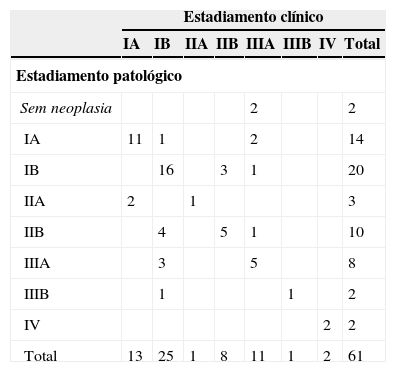
Falsos negativos da PET/TCEm 10 doentes ocorreu upstaging (16,9%): IAc (T1N0M0) para IIAp (T1N1M0) em 2; IBc (T2N0M0) para IIBp (T2N1M0) em 4, para IIIAp (T2N2M0) em 3 e para IIIBp (T4N0M0) em 1 (tabela 4a).
Concordância entre o estadiamento clínico e o patológico nos doentes com PET/TC
| Estadiamento clínico | ||||||||
|---|---|---|---|---|---|---|---|---|
| IA | IB | IIA | IIB | IIIA | IIIB | IV | Total | |
| Estadiamento patológico | ||||||||
| Sem neoplasia | 2 | 2 | ||||||
| IA | 11 | 1 | 2 | 14 | ||||
| IB | 16 | 3 | 1 | 20 | ||||
| IIA | 2 | 1 | 3 | |||||
| IIB | 4 | 5 | 1 | 10 | ||||
| IIIA | 3 | 5 | 8 | |||||
| IIIB | 1 | 1 | 2 | |||||
| IV | 2 | 2 | ||||||
| Total | 13 | 25 | 1 | 8 | 11 | 1 | 2 | 61 |
| Concordância | Concordância esperada | Kappa | n | |
|---|---|---|---|---|
| Estadiamento + re-estadiamentoa | 67,21% | 23,09% | 0,5737 | 61 |
| Estadiamento | 72,92% | 26,35% | 0,6323 | 48 |
Em 9 casos (90%) os FN ocorreram devido a uma subestimativa na avaliação ganglionar: N0c para N1p em 6 doentes (66,7%) e N0c para N2p em 3 (33,3%). Neste grupo, 4 (44,4%) apresentavam adenocarcinoma com componente bronquioloalveolar (BA). O tamanho do tumor foi superior naqueles em que houve uma mudança de N0c para N2p (45,0 [± 2,1] mm) do que naqueles em que a mudança ocorreu para N1p (23,3 [± 0,5] mm), p = 0,036. A subida de T2c para T4p ocorreu num caso (10%), também de adenocarcinoma com padrão misto predominantemente BA.
Falsos positivos da PET/TCFoi encontrada uma maior variabilidade na avaliação do tumor e dos gânglios linfáticos nos 10 doentes (16,9%) em que ocorreu downstaging: IBc (T2N0M0) para IAp (T1N0M0) em 1; IIBc (T2N1M0 [n = 2] e T3N0M0 [n = 1]) para IBp (T2N0M0) em 3; IIIAc (T2N2M0) para T0N0M0 em 2, para IAp (T1N0M0) em 2, para IBp (T2N0M0) em 1 e para IIBp (T2N1M0) em 1 (tabela 4a).
De notar que em nenhum dos 6 casos com N2c foi efetuada confirmação anatomopatológica do resultado positivo da PET/TC; apenas num caso foi documentada uma infeção (empiema). Para além do referido, todos os 6 doentes (60%) em que se verificou uma sobre-estimava na avaliação do tumor (4 deles também com sobre-estimava na avaliação ganglionar) tinham sido submetidos a terapêutica neoadjuvante e efetuado PET/TC de re-estadiamento.
Concordância entre o estadiamento clínico e o patológico no subgrupo com PET/TCOs autores demonstraram uma melhoria na concordância entre o estadiamento clínico e o patológico que se traduziu numa concordância moderada nos doentes que efetuaram PET/TC (67,2%, kappa = 0,5737), quando comparada com o resultado justo obtido naqueles que não realizaram o exame (40,4%, kappa = 0,2292) (tabelas 4a e 4b).A acuidade da PET/TC foi aumentada quando os doentes submetidos a terapêutica neoadjuvante foram excluídos (n = 13), obtendo-se uma concordância substancial naqueles que efetuaram o exame apenas com o objetivo de estadiamento (n = 48) (72,9%, kappa = 0,6323) (tabela 4a).
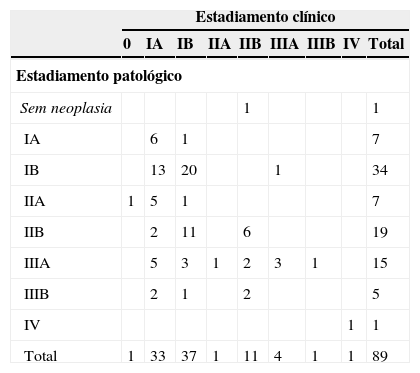
Concordância entre o estadiamento clínico e o patológico nos doentes sem PET/TC
| Estadiamento clínico | |||||||||
|---|---|---|---|---|---|---|---|---|---|
| 0 | IA | IB | IIA | IIB | IIIA | IIIB | IV | Total | |
| Estadiamento patológico | |||||||||
| Sem neoplasia | 1 | 1 | |||||||
| IA | 6 | 1 | 7 | ||||||
| IB | 13 | 20 | 1 | 34 | |||||
| IIA | 1 | 5 | 1 | 7 | |||||
| IIB | 2 | 11 | 6 | 19 | |||||
| IIIA | 5 | 3 | 1 | 2 | 3 | 1 | 15 | ||
| IIIB | 2 | 1 | 2 | 5 | |||||
| IV | 1 | 1 | |||||||
| Total | 1 | 33 | 37 | 1 | 11 | 4 | 1 | 1 | 89 |
| Concordância | Concordância esperada | Kappa | n | |
|---|---|---|---|---|
| Estadiamento + re-estadiamentoa | 40,45% | 22,74% | 0,2292 | 89 |
| Estadiamento | 39,76% | 21,37% | 0,2339 | 83 |
Este estudo permitiu confirmar que a inclusão da PET/TC na avaliação pré-operatória do CPNPC melhorou a acuidade do estadiamento clínico, permitindo uma boa concordância com o estadiamento patológico.
A concordância entre o estadiamento clínico e o patológico na amostra global de 150 doentes foi de 51,3%. Verificou-se uma melhoria significativa quando comparada com a concordância obtida no primeiro estudo efetuado, em que a PET/TC não se encontrava disponível, a qual foi apenas de 21,7%6. Contudo, apesar do progresso verificado, a concordância global foi inferior à desejável, com o upstaging a ser responsável pela maioria das alterações ao estadiamento.
Comparando com o subgrupo de doentes que não efetuou o exame, com a utilização da PET/TC, o upstaging e os FN tornaram-se menos frequentes (55,1% versus 16,4%), por outro lado, o downstaging e os FP mais comuns (4,5% versus 16,4%).
De acordo com os dados da literatura, os FN, na maioria dos casos, ocorrem em tumores de pequeno tamanho (<7mm de diâmetro) ou com baixa atividade metabólica17,18. Neste estudo, os FN ocorreram em 90,0% dos casos devido a uma subestimativa na avaliação ganglionar, nomeadamente de N0c para N1p em 66,7%, a qual na prática não implicou qualquer mudança nas opções terapêuticas. Além do referido, o adenocarcinoma com componente BA foi encontrado em 50,0% dos casos, o que pode sugerir o comportamento biológico mais indolente deste subtipo histológico17,18.
Relativamente aos FP, estes são geralmente documentados na presença de lesões com baixa atividade metabólica, como as de natureza infeciosa ou inflamatória19. Os autores encontraram FP em 60,0% dos casos após realização de quimioterapia de indução e PET/TC de re-estadiamento. Este resultado vem ao encontro dos dados da literatura que demonstraram que, embora PET/TC desempenhe em papel importante no re-estadiamento, a acuidade do exame nestas situações é inferior e ambos, os FP e FN, são mais frequentes13. Sabe-se que a percentagem de diminuição do SUV (standardized uptake value) no tumor e gânglios linfáticos pode ser útil como preditor da resposta à terapêutica de indução12. Por outro lado, a acuidade da PET/TC é mais elevada quando repetida dentro de 4 a 12 semanas após a realização do tratamento de indução e o mais próximo possível da cirurgia12. No estudo realizado, a percentagem de FP obtida pode em parte ter sido influenciada pela ausência da quantificação do SUV e pelo período de tempo que decorre entre a PET/TC de re-estadiamento e a cirurgia (30,2 [± 15,1] dias).
Finalmente, em seis doentes com PET/TC (9,8%) o resultado positivo em N2c não foi confirmado, traduzindo uma limitação a apontar. Apenas um doente teve acesso às técnicas de estadiamento não cirúrgico que entretanto surgiram, designadamente o EBUS-TBNA e EUS-FNA (transesophageal endoscopic ultrasound-guided fine needle aspiration), sendo que alguns estudos sugerem que a combinação de ambas as técnicas, ao permitir um acesso mais completo ao mediastino, pode no futuro ser considerada o gold standard no estadiamento mediastínico20,21. Estudos adicionais encontram-se a avaliar o impacto destas técnicas na acuidade do estadiamento.
Conflito de interessesOs autores declaram não haver conflito de interesses.