A incidência de neoplasia associada à gravidez é relativamente baixa, podendo atingir cerca de 0,02-0,1% de todas as gestações. Os autores descrevem o caso de uma gestante de 36 anos de idade, fumadora, admitida no hospital às 27 semanas de gestação com sintomas respiratórios desde o segundo trimestre. A telerradiografia do tórax mostrou opacidade total do pulmão esquerdo, com desvio contralateral do mediastino, sugestiva de derrame pleural e a biópsia pleural revelou invasão por adenocarcinoma pulmonar. A pesquisa da mutação EGFR foi negativa. Após reunião multidisciplinar, decidiu-se iniciar a maturação pulmonar fetal e cesariana às 29 semanas de gestação. A doente realizou 2 linhas de quimioterapia bem como radioterapia óssea paliativa, verificando-se progressão da doença. A translocação EML4-ALK foi identificada num teste genético adicional. Foi iniciado crizotinib 250mg 2x dia. A doente apresentou uma sobrevida livre de progressão de 9 meses e faleceu 19 meses após o diagnóstico.
The incidence of pregnancy-associated cancer is relatively low, complicating only 0.02-0.1% of all pregnancies. The authors describe a case of a 36-year-old woman, a light smoker, who was admitted to the hospital at 27 weeks of pregnancy, with respiratory symptoms since second trimester. Chest-X ray showed total left lung opacity with contralateral mediastinal deviation, suggestive of pleural effusion, and the pleural biopsy revealed invasion by lung adenocarcinoma. EGFR mutation test was negative. After a multidisciplinary meeting, it was decided to start fetal lung maturation and cesarean section at 29 weeks gestation. The patient received two lines of chemotherapy and bone metastasis radiotherapy, but there was progression of the disease. An EML4-ALK translocation was identified in an additional genetic test. Crizotinib 250mg BID was started. The patient showed a progression-free survival of 9 months and died 19 months after lung adenocarcinoma was diagnosed.
O cancro do pulmão já ultrapassou o da cancro da mama como causa principal de morte por cancro na mulher e a sua incidência tem vindo a aumentar ao longo dos anos1,2. Em 2010, nos EUA, foram estimados 105.770 novos casos de cancro do pulmão e 71.080 casos de morte entre as mulheres1. Apenas 1-6% dos doentes com cancro do pulmão têm idade inferior a 40 anos e a proporção de casos do sexo feminino é de cerca de 24-46%3.
A incidência de cancro associado à gravidez é relativamente baixa, complicando cerca de 0,02-0,1% de todas as gestações4. A tendência atual para atrasar a maternidade e o aumento relacionado com a idade da incidência de várias neoplasias malignas poderão condicionar um aumento da ocorrência de cancro associado à gravidez3,4.
A associação entre cancro do pulmão e gravidez raramente tem sido descrita. Pouco mais de 40 casos foram reportados na literatura, 77% dos quais referentes a cancro do pulmão não pequenas células (CPNPC) e muitos deles adenocarcinomas5. Na maioria dos casos, o diagnóstico foi efetuado numa fase avançada da doença, não passível de resseção cirúrgica e requerendo por isso tratamento sistémico3,5. A sobrevida mediana materna pós-parto é geralmente baixa e é conhecido que a maioria falece no primeiro ano após o parto5. A transmissão metastática para os produtos da conceção é um fenómeno raro, contudo foram reportados 11 casos de metástases na placenta e 3 casos de metástases fetais secundárias a cancro do pulmão materno3–6.
Não existe informação suficiente que permita estabelecer uma conclusão sobre a segurança da quimioterapia ou de terapêuticas-alvo durante a gravidez. A antecipação do parto foi frequentemente reportada, sobretudo em mulheres com doença avançada e prognóstico reservado4,7,8.
Mutação EML4-ALK no cancro do pulmão não pequenas célulasO oncogene de fusão EML4-ALK representa um dos mais recentes alvos moleculares no CPNPC e define um novo subgrupo molecular com caraterísticas clínicas e patológicas distintas9,10. Os doentes com maior probabilidade de serem portadores do EML4-ALK são jovens, não fumadores/fumadores ligeiros com adenocarcinoma9–11. Estes doentes partilham muitas das caraterísticas clínicas dos doentes com CPNPC portadores da mutação EGFR. No entanto, salvo raríssimas exceções, o EML4-ALK e a mutação EGFR são mutuamente exclusivos12,13.
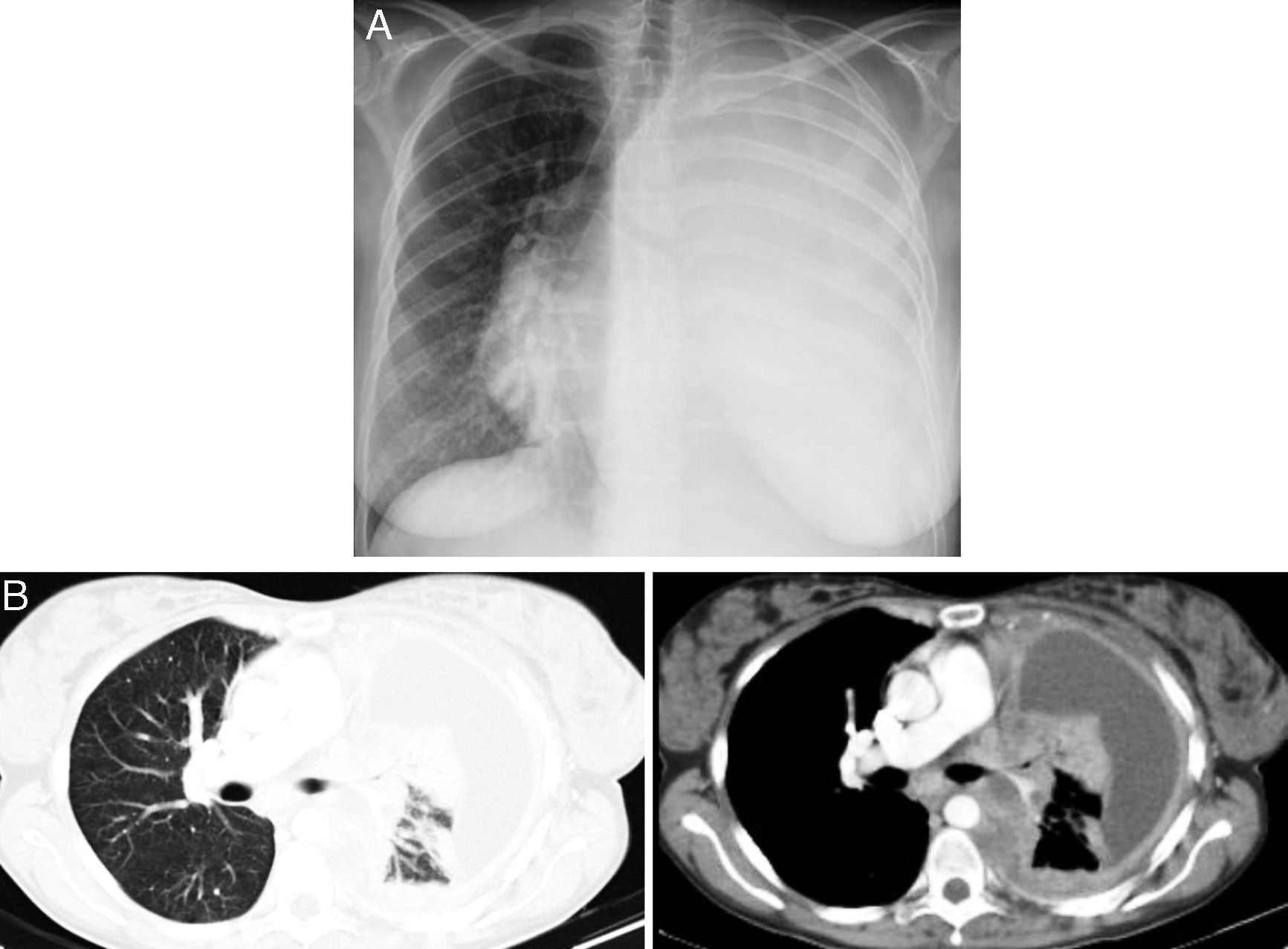
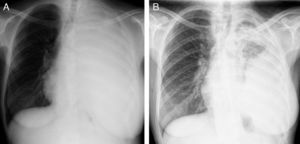
Caso clínicoUma gestante de 36 anos de idade, fumadora ligeira, foi admitida no hospital às 27 semanas de gestação, em agosto de 2010, com uma história de mal-estar geral, fadiga, dispneia de esforço, tosse seca e toracalgia pleurítica esquerda desde o segundo trimestre de gestação. Sem medicação regular reportada. Ao exame objetivo, a doente apresentava baixo performance status (PS 3). A auscultação pulmonar revelou redução dos sons respiratórios no campo pulmonar esquerdo. A telerradiografia torácica evidenciou opacidade pulmonar total esquerda com desvio contralateral do mediastino, sugestivo de derrame pleural (fig. 1A). A toracocentese e biopsia pleural realizadas revelaram o diagnóstico de adenocarcinoma do pulmão metastático. O estudo imunohistoquímico mostrou positividade para CK7, CK8/18 e napsina, e negatividade para CK20, recetores de estrogénios e progesteronas. O teste para a mutação EGFR (sequenciação direta de ADN) foi negativo.
A. Telerradiografia torácica mostrou opacidade total do pulmão esquerdo com desvio contralateral do mediastino. B. TC torácica revelou uma enorme massa no hilo pulmonar esquerdo, envolvendo a artéria pulmonar e o brônquio principal esquerdo, bem como um derrame pleural esquerdo de grande volume com espessamento pleural.
Após uma reunião multidisciplinar (pneumologia, obstetrícia e neonatologia) foi decidido iniciar a maturação pulmonar fetal e realizar cesariana às 29 semanas de gestação. O recém-nascido, do sexo feminino, apresentou um índice de Apgar 8/9 e pesava aproximadamente 1,2kg. A análise anátomo-patológica da placenta não evidenciou envolvimento maligno. O recém-nascido teve alta do departamento de neonatologia ao 47.° dia, sendo atualmente uma criança saudável.
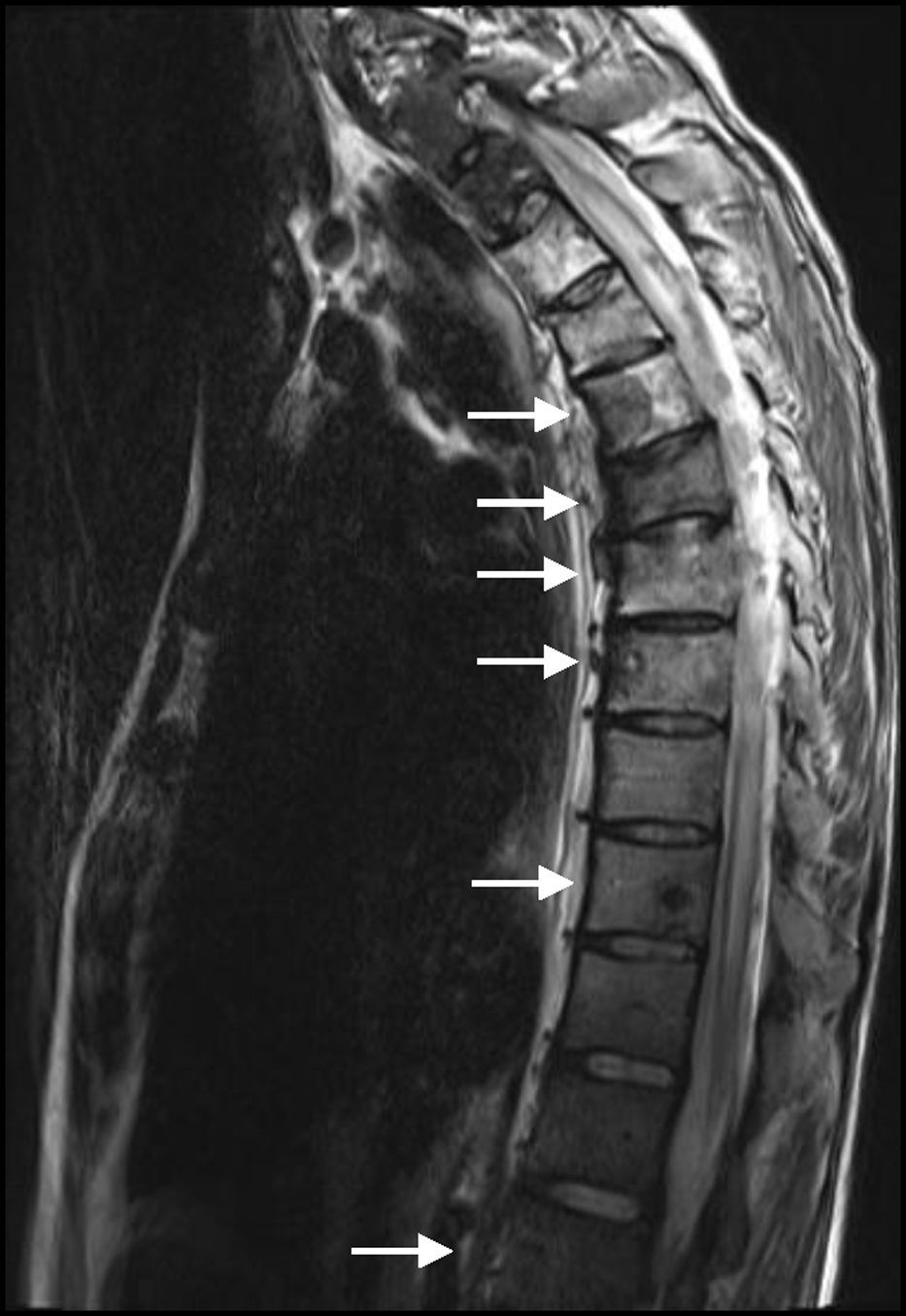
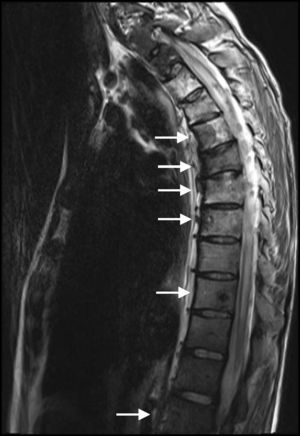
Após o parto, a doente realizou TC toraco-abdominal, a qual revelou uma massa hilar esquerda de grandes dimensões sem plano de clivagem com estruturas vasculares, múltiplos implantes na pleura mediastínica e derrame pleural esquerdo de grande volume (fig. 1B), para além de múltiplas metástases ósseas e hepáticas. Em setembro de 2010, foi iniciada quimioterapia de primeira linha com carboplatino e vinorrelbina oral (AUC 5 e 60mg/m2, respetivamente). O ácido zolendrónico endovenoso também foi prescrito. Após 4 sessões de quimioterapia, e apesar de alguma melhoria clínica, foi documentada progressão com disseminação do atingimento ósseo e manifestações neurológicas de paraplegia e distúrbios dos esfíncteres (fig. 2.). Subsequentemente, a doente foi submetida a quimioterapia de segunda linha com pemetrexedo (500mg/m2), e radioterapia torácica (T4-T10) (30Gy/12 sessões), mas sem eficácia clínica.
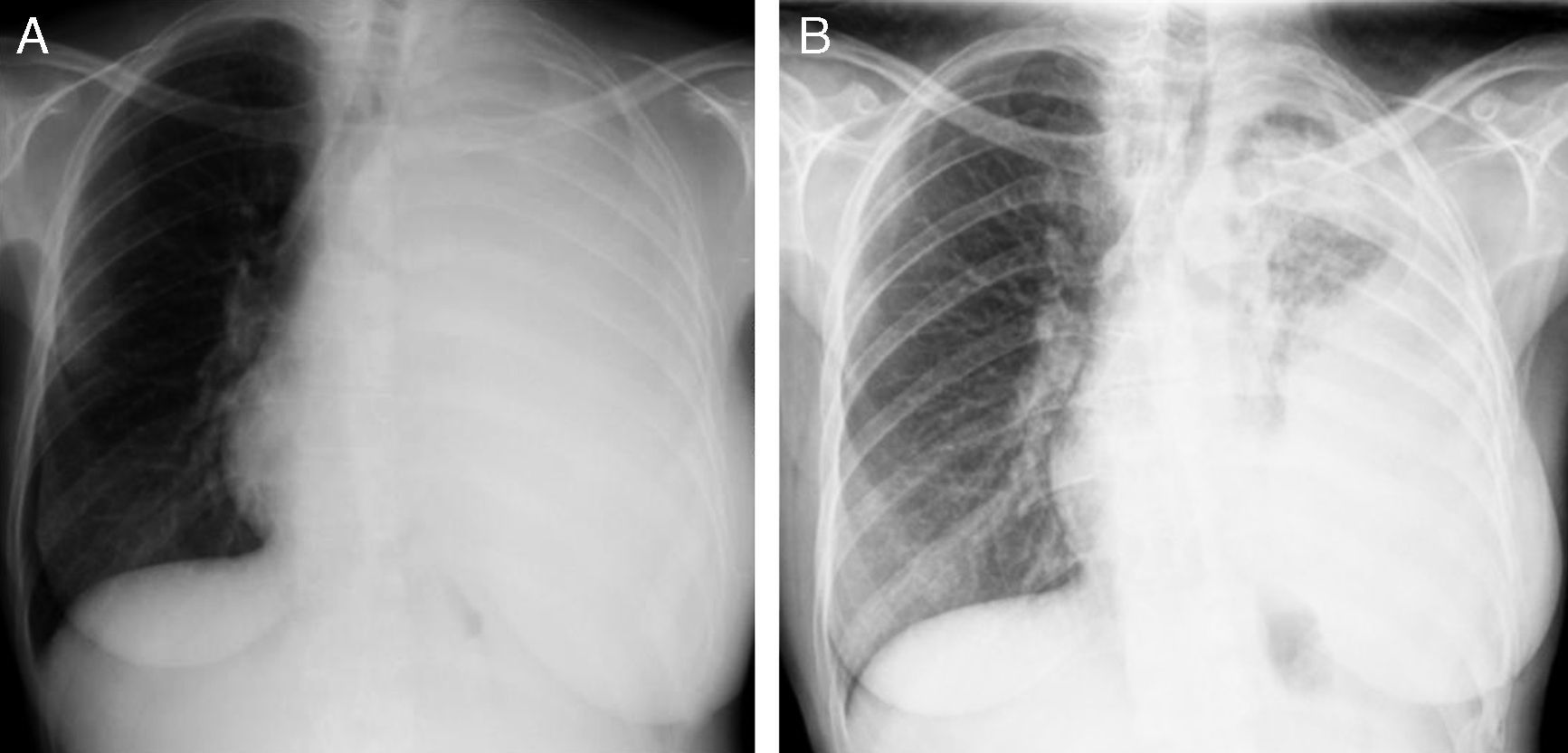
A translocação EML4-ALK (método FISH) foi posteriormente identificada num estudo genético adicional e a terapêutica com crizotinib 250mg 2x/dia foi iniciada em março de 2011. A doente apresentou um alívio sintomático global e melhoria das manifestações neurológicas, bem como uma resposta radiológica parcial (fig. 3) de acordo com os critérios RECIST. Apenas foi registada uma ligeira elevação das transaminases hepáticas, sem outro efeito adverso. A doente apresentou uma sobrevida livre de progressão de 9 meses e faleceu 19 meses após o diagnóstico.
DiscussãoExistem poucos casos na literatura a descrever o diagnóstico de cancro do pulmão durante o curso de uma gravidez. A mediana de idade reportada ao diagnóstico é de cerca de 34-36 anos de idade, com uma mediana de idade gestacional de 27-29 semanas. Apesar do quadro clínico de cancro do pulmão ser semelhante nas doentes grávidas e não grávidas, as gestantes têm maior probabilidade de apresentarem doença mais avançada ou metastática ao diagnóstico14.
Durante a gravidez, existe uma preocupação geral com a realização de exames subsidiários necessários para o diagnóstico de cancro. Este facto, adicionado à natureza inespecífica dos sintomas, pode atrasar o diagnóstico. É importante ter em consideração que pequenas biopsias podem ser realizadas durante a gravidez e geralmente sem prejuízo para a mãe ou feto.
Na maioria das neoplasias as caraterísticas histopatológicas são semelhantes nas mulheres grávidas e não grávidas4. O CPNPC é o cancro do pulmão mais frequentemente diagnosticado e o adenocarcinoma o subtipo histológico predominante5.
As decisões terapêuticas relacionadas com o cancro do pulmão numa mulher grávida constituem um desafio emocional e ético complexo. A decisão torna-se mais difícil na presença de um estádio avançado ao diagnóstico e perante a ineficácia do tratamento disponível. O diagnóstico de cancro durante a gravidez estabelece um conflito entre o início imediato do tratamento ou o término precoce da gestação.
Atendendo à escassez de dados disponíveis sobre o perfil de segurança das diferentes quimioterapias e terapêuticas-alvo durante a gravidez, bem como o pequeno número de doentes tratados, torna-se muito difícil adotar uma abordagem estandardizada no tratamento destes casos4. Portanto, assim que a maturação pulmonar fetal esteja completa, é aconselhável a realização do parto, de forma a permitir o início da quimioterapia materna. Apesar da transmissão vertical de células malignas para a placenta ou para o feto ser excecionalmente rara, em alguns casos o tratamento materno durante a gravidez pode ser considerado.
Do ponto de vista do oncologista, a interrupção da gravidez será a melhor opção, de forma a focar-se no tratamento da mãe. Para o obstetra, o início imediato do tratamento da mãe pode evitar a metastização para o feto e providenciar mais tempo para o desenvolvimento da gestação. Tal como realizado no caso descrito, uma abordagem multidisciplinar é mandatória e todos os especialistas envolvidos contribuíram com a sua experiência e expuseram opiniões fundamentadas sobre o referido caso.
Na nossa doente, o diagnóstico de cancro do pulmão foi efetuado às 27 semanas de gestação. A nossa decisão de prolongar a gestação por mais 2 semanas e iniciar a maturação pulmonar fetal, nesse momento, deu-nos a possibilidade de evitar o risco de iniciar quimioterapia durante a gravidez. Esta decisão terapêutica não pareceu comprometer a sobrevida materna. A maioria dos relatos de cancro de pulmão durante a gravidez descreve uma sobrevida inferior a um ano7.
Apesar de apresentar um estádio inicial avançado, estádio IV, a doente sobreviveu 19 meses após o parto. A análise da mutação do EML4-ALK foi crucial e após o início de crizotinib em terceira linha, a doente apresentou uma sobrevida livre de progressão de 9 meses, semelhante à sobrevida mediana livre de progressão descrita num recente ensaio clínico de fase i15. Os estudos realizados até à data revelam que em doentes com CPNPC avançado e positivos para EML4-ALK, a terapêutica com crizotinib parece estar associada a uma melhoria da sobrevida15–17.
Em conclusão, ainda não é possível uma solução exata para o tratamento do cancro no decurso de uma gravidez. Poderemos ajudar em decisões futuras partilhando diferentes perspetivas e abordagens terapêuticas em relatos de casos clínicos.
Responsabilidades éticasProteção de pessoas e animaisOs autores declaram que para esta investigação não se realizaram experiências em seres humanos e/ou animais.
Confidencialidade dos dadosOs autores declaram que não aparecem dados de pacientes neste artigo.
Direito à privacidade e consentimento escritoOs autores declaram que não aparecem dados de pacientes neste artigo.
Conflito de interessesOs autores declaram não haver conflito de interesses.