Os autores apresentam um caso clínico de um doente de 35 anos a quem foi efetuado o diagnóstico de fístula arterio-arterial sistémico-pulmonar e fazem uma revisão da literatura sobre fístulas arterio-arteriais sistémico-pulmonares baseado nos achados radiológicos de um caso excecional.
The authors present a clinical case of a 35-year-old patient who was diagnosed with intercostal artery-to-pulmonary artery fistula and review the literature of systemic-to- pulmonary fistulae based on radiological findings of an exceptional case report.
As fístulas arteriais sistémico-pulmonares no adulto são comunicações anormais entre artérias sistémicas aberrantes ou hipertrofiadas e artéria pulmonar1.
Este tipo de malfomações arteriais ocorrem entre a artéria pulmonar e as artérias intercostais, mamárias internas, brônquicas, pericárdicas, esofágicas, entre outras2,3.
As fístulas arterio-arteriais (FAA) sistémico-pulmonares podem ser de causa adquirida, secundárias a eventos inflamatórios/infeciosos (por exemplo actinomicose, tuberculose), cirúrgicos (pós-cirurgia cardiotorácica ou colocação de drenos torácicos) ou neoplásicos. Contudo, a idade jovem de alguns doentes em que foram detetadas estas fístulas sugere que algumas possam ser anomalias congénitas raras, com apenas cerca de 20 casos descritos de provável etiologia congénita2–6.
Relativamente à sintomatologia deste tipo de fístulas, elas podem manifestar-se por quadro de dispneia, hemoptises e/ou sinais de insuficiência cardíaca congestiva ou ser assintomáticas e, no caso de ausência de sintomas, é habitualmente a presença de um sopro na auscultação cardiopulmonar ou frémito que desencadeia a investigação por alterações na radiografia de tórax (tais como «rib notching» ou infiltrado do parênquima pulmonar) ou com base em outros exames complementares de diagnóstico3,5,7,8.
As potenciais complicações das fístulas arteriais sistémico-pulmonares incluem sobrecarga de volume, hipertensão pulmonar, complicações infeciosas e/ou hemorragia grave por rotura3.
Os autores apresentam um caso clínico de um doente jovem do sexo masculino a quem foi efetuado o diagnóstico de fístula entre as artérias intercostais e a artéria pulmonar com base nos dados de exames imagiológicos.
Descrição do caso clínicoDoente do sexo masculino, 35 anos, caucasiano, construtor civil, recorreu ao Serviço de Urgência do Hospital de Santa Maria por dispneia súbita, negando outros sintomas do foro respiratório (como hemoptises) ou cardíaco (palpitações). Referia que estes episódios de dispneia súbita eram esporádicos, negando toma de medicação dirigida. Não apresentava outros antecedentes pessoais ou familiares relevantes. Negava hábitos tabágicos, alcoólicos ou medicamentosos, bem como internamentos prévios.
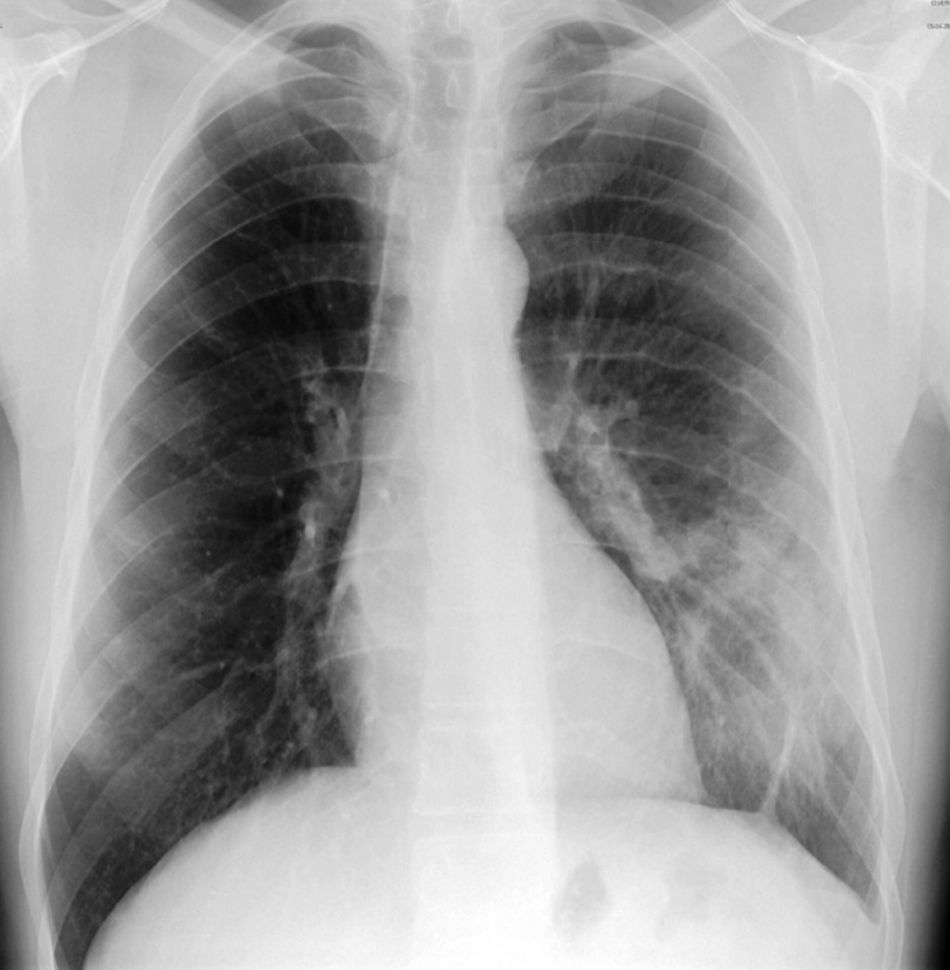
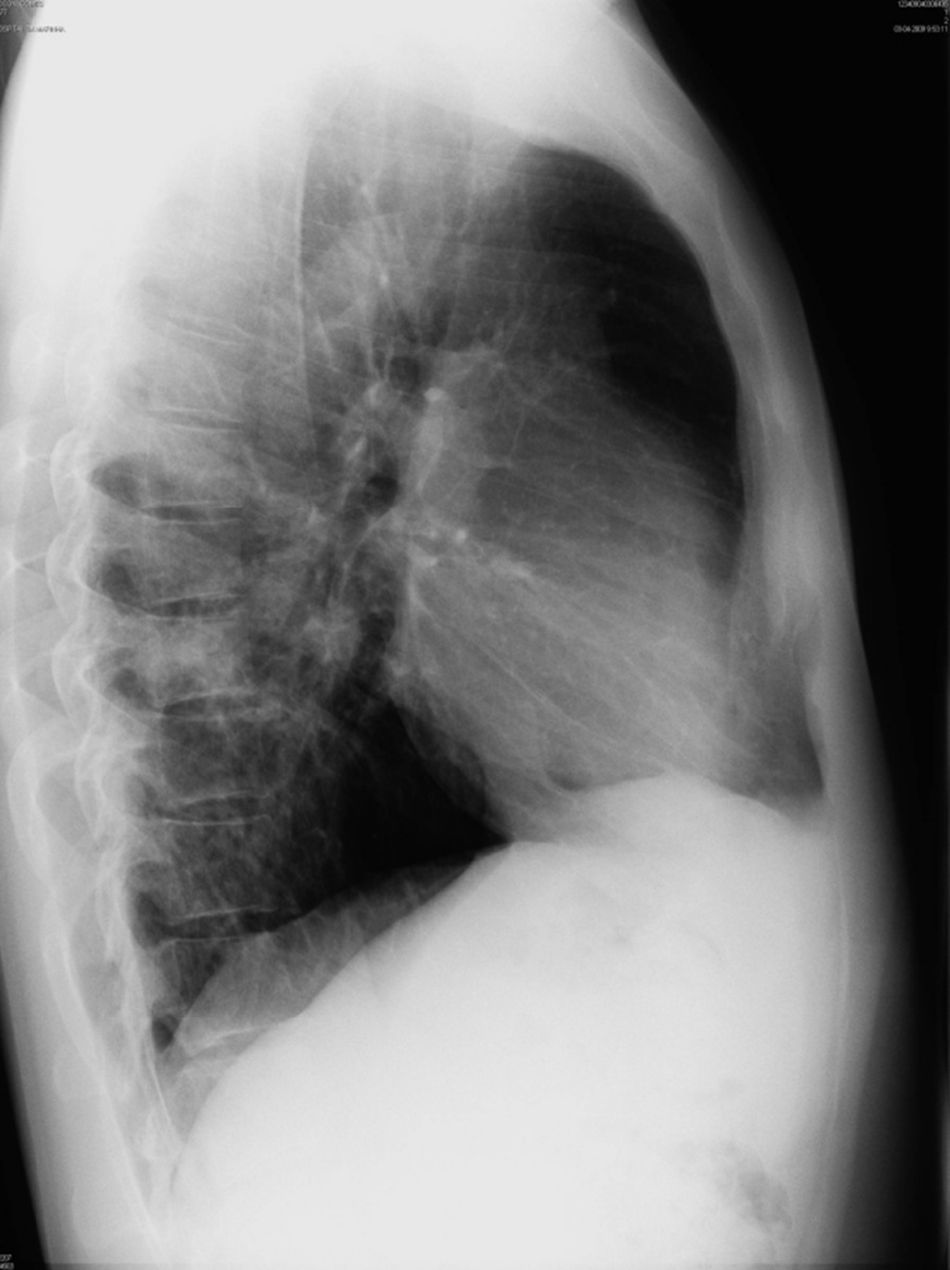
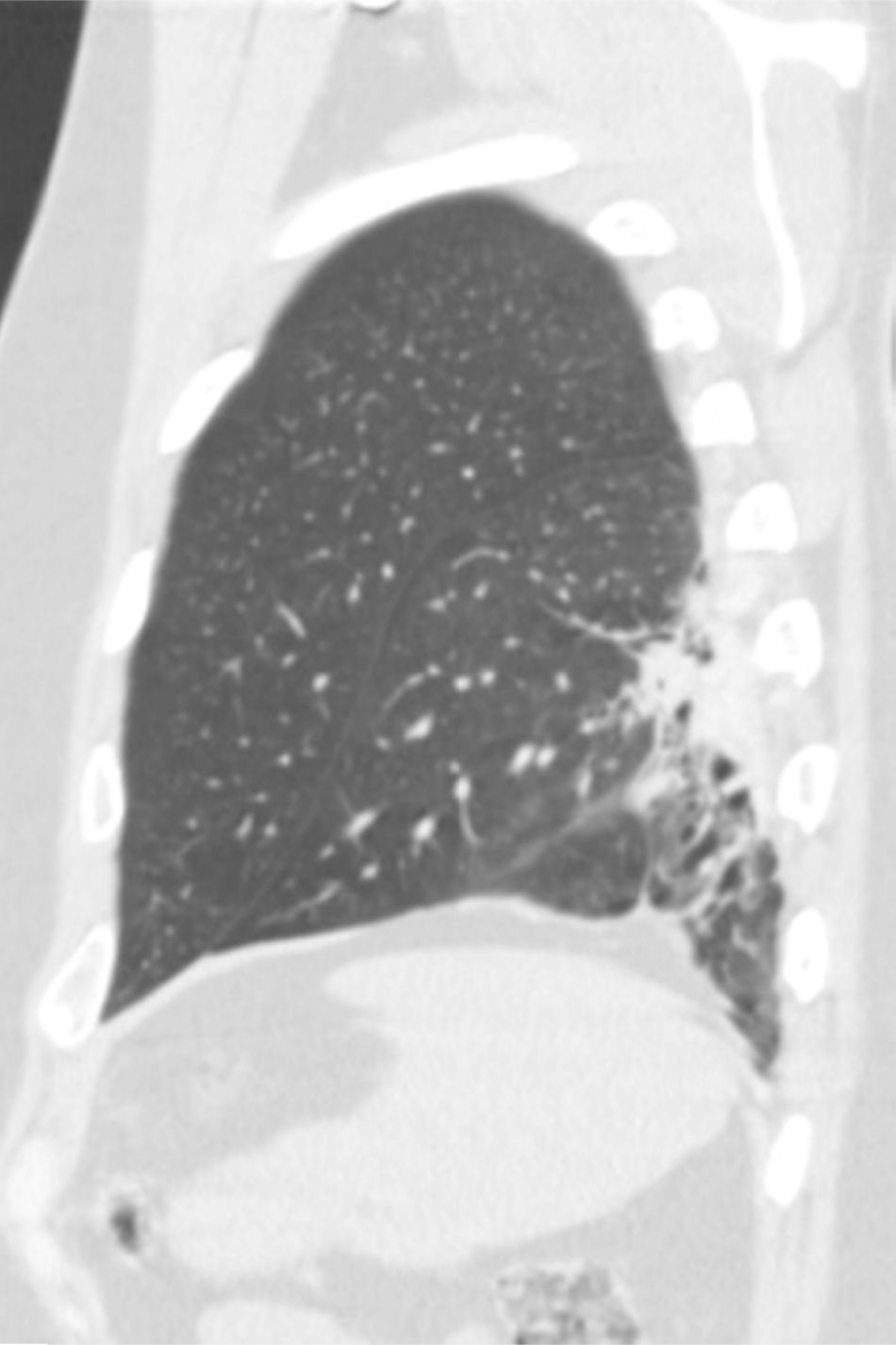
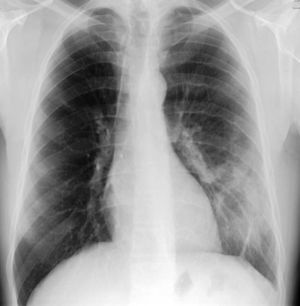
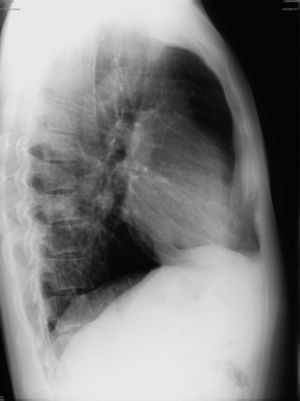
O exame objetivo demonstrou apenas discreto broncospasmo à auscultação pulmonar. Foi efetuada radiografia de tórax (figs. 1 e 2) que revelou «ratamento»/irregularidade do bordo inferior da 4a à 7a costelas esquerdas («unilateral rib notching»), assim como proeminência da vascularização pulmonar e hipotransparência do terço inferior do pulmão esquerdo, envolvendo o lobo inferior desse lado como confirmado pela radiografia de perfil (fig. 2).
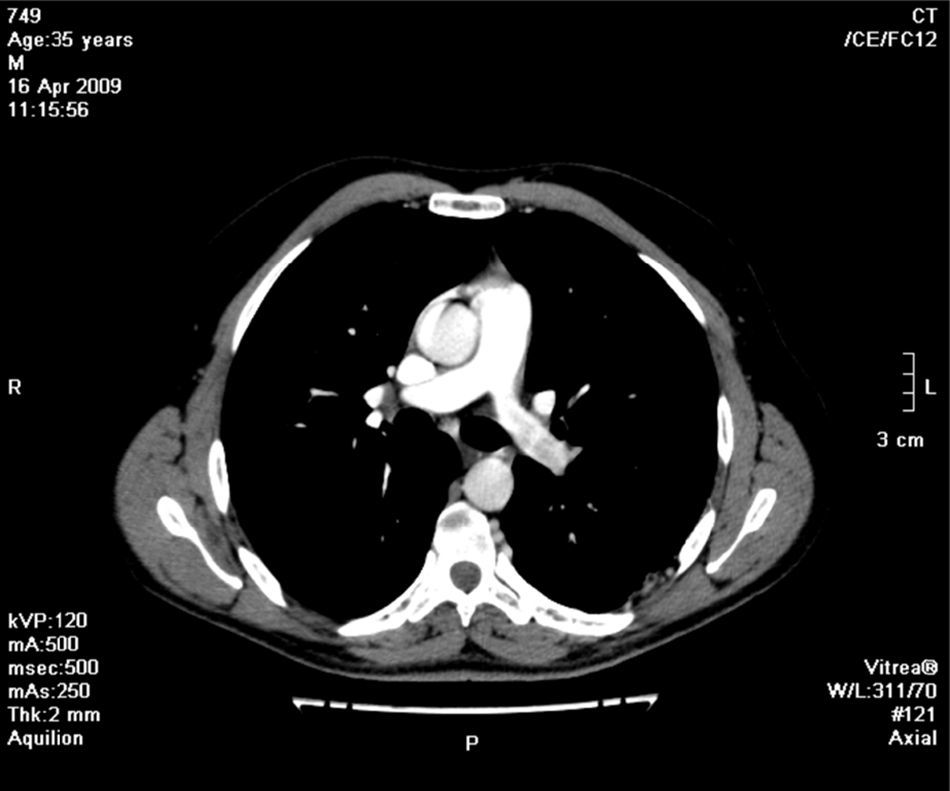
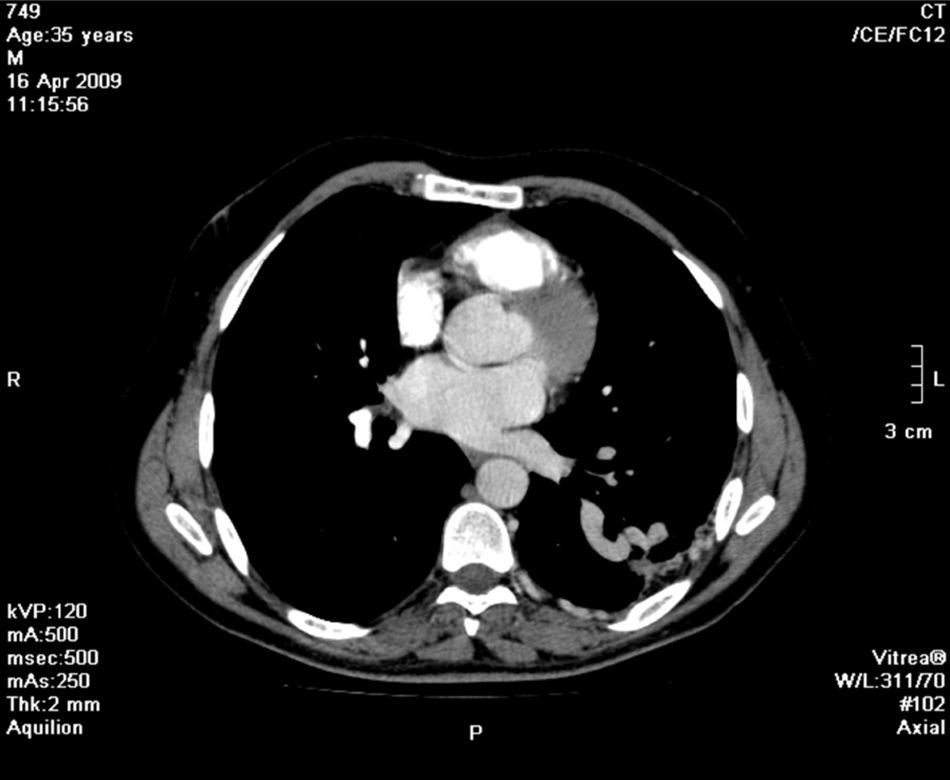
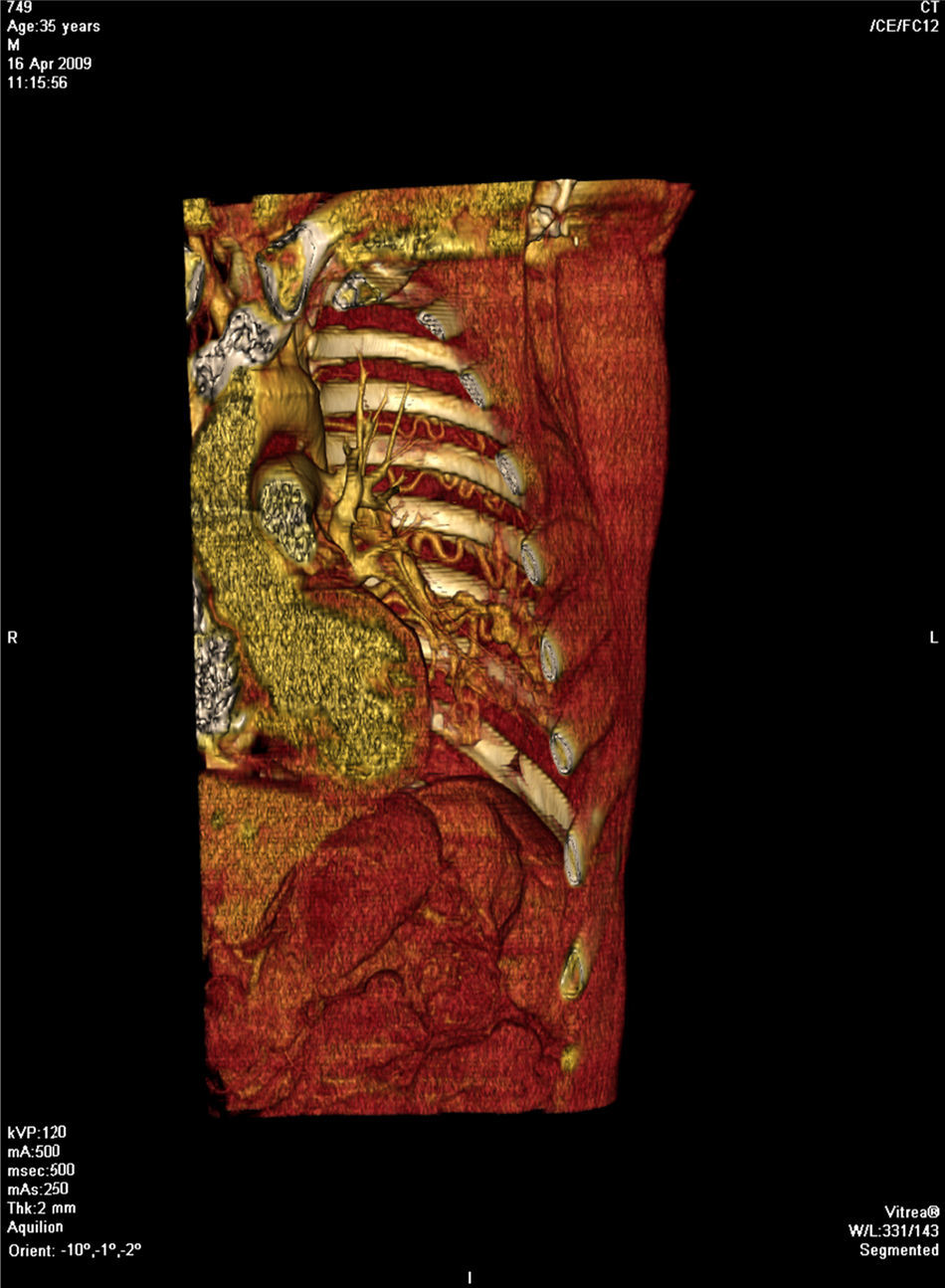
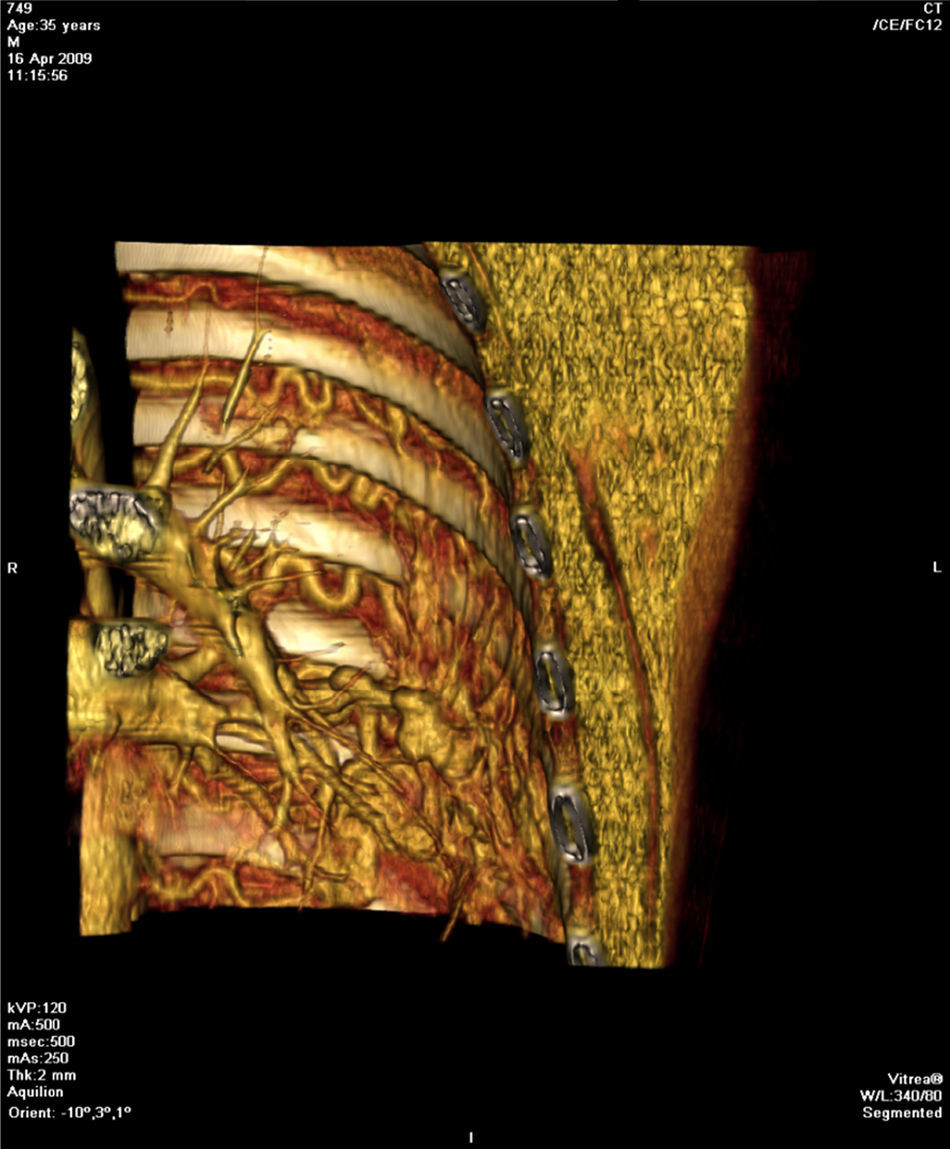
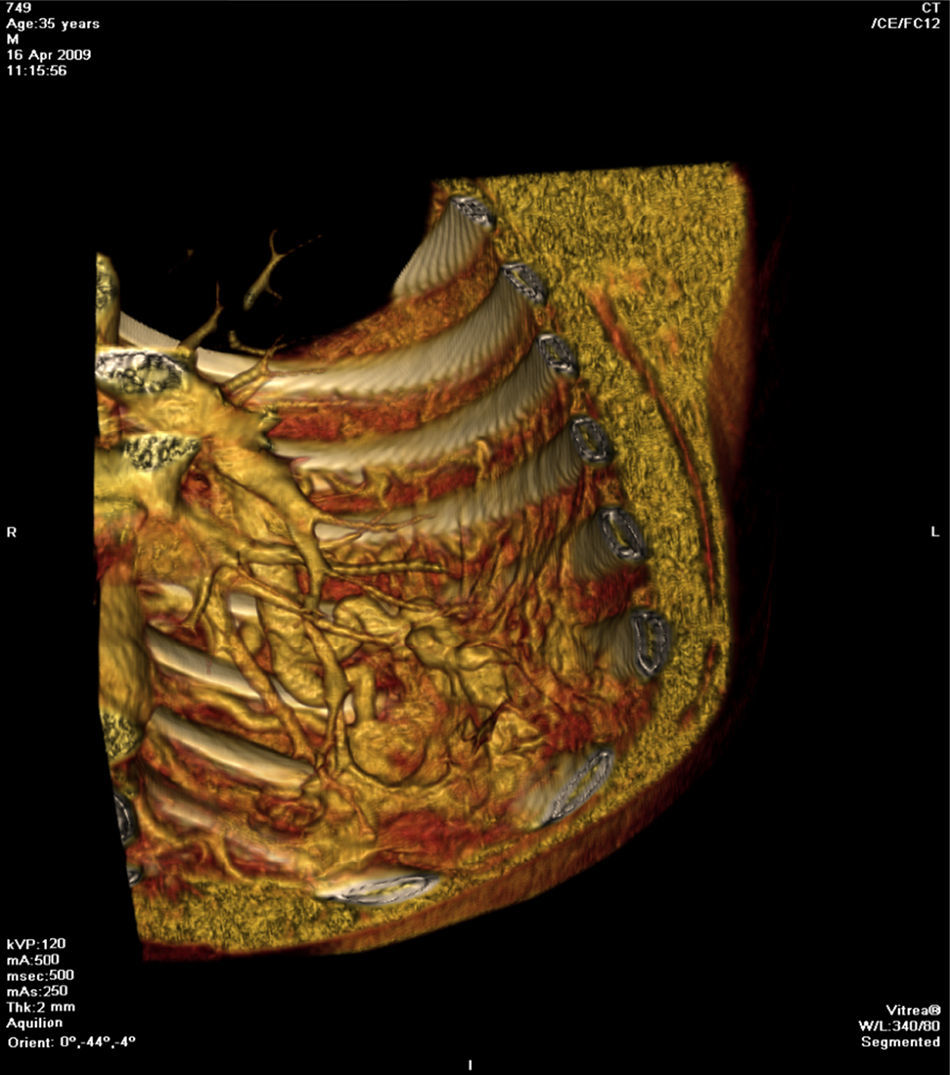
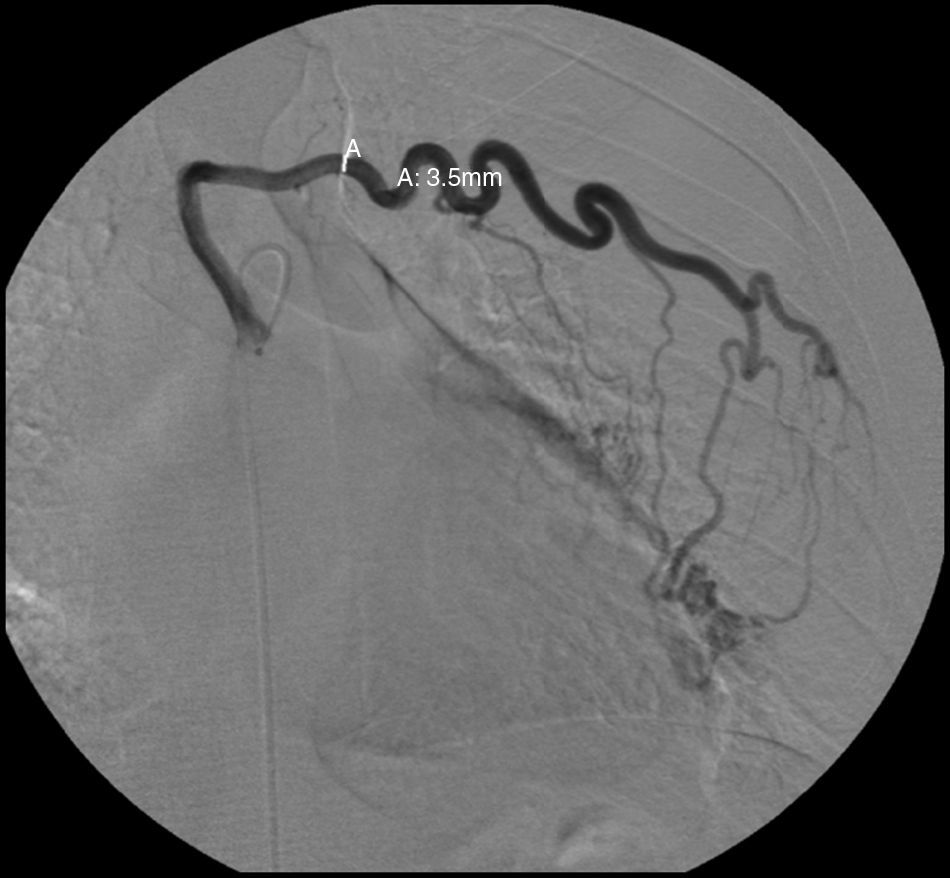
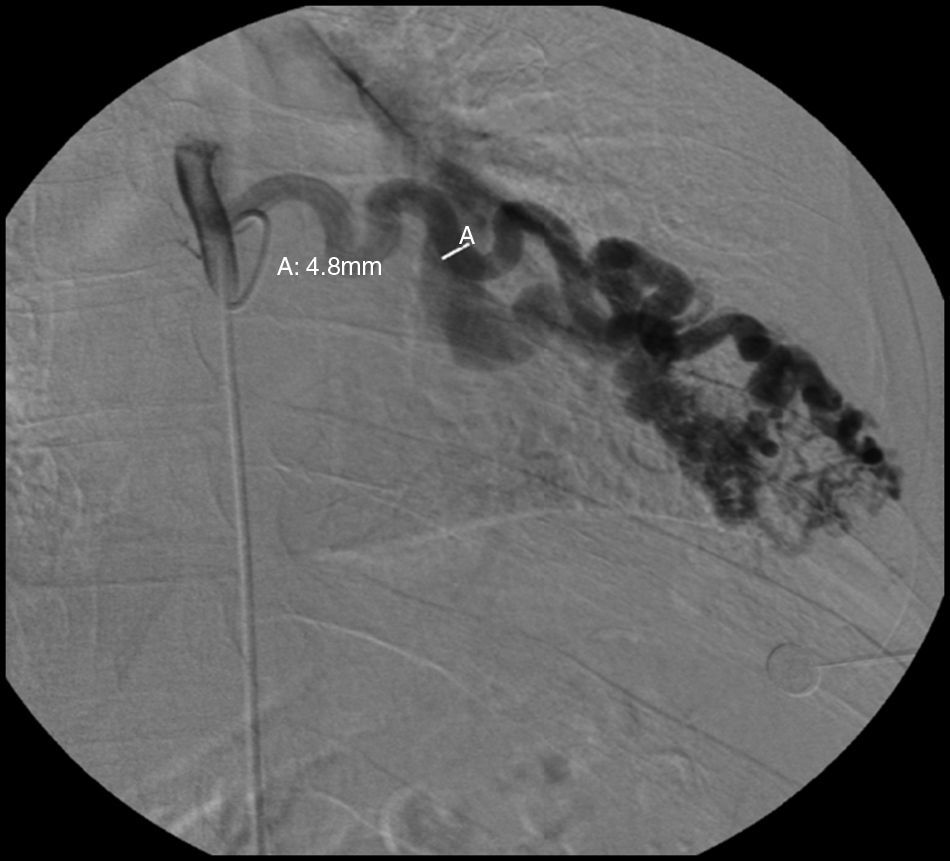
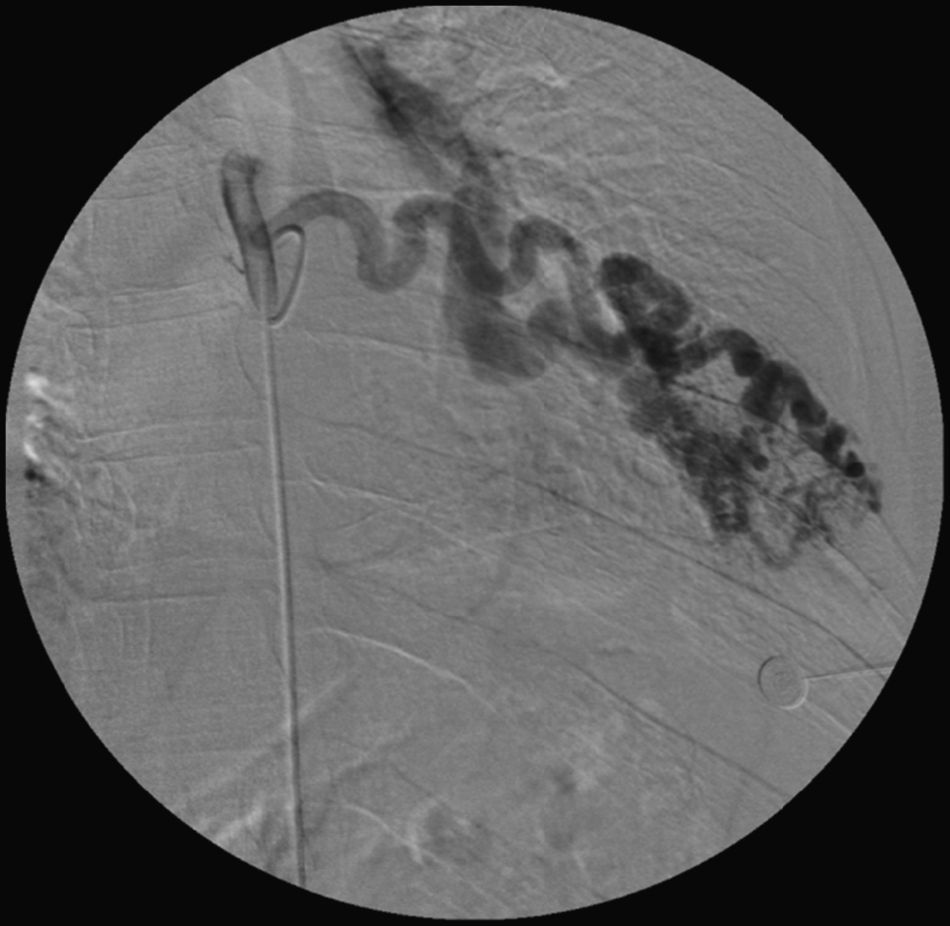
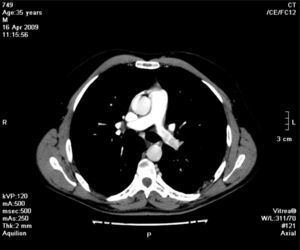
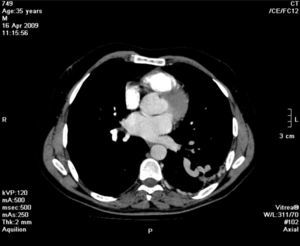
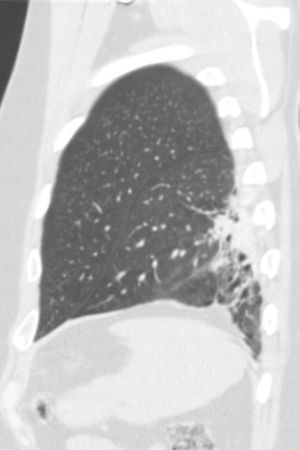
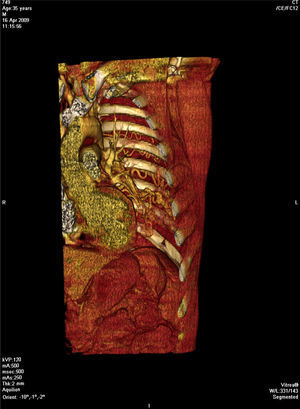
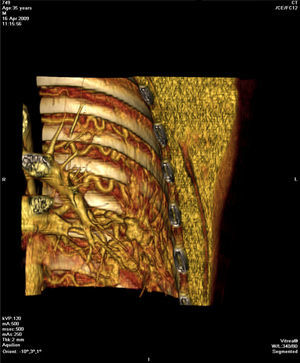
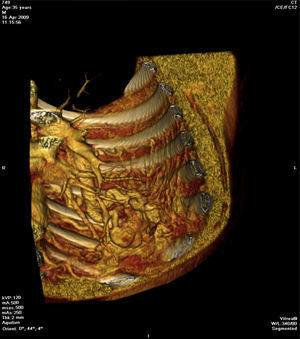
Face o achado radiográfico de «unilateral rib notching» foi realizada angio-TC torácica (tomografia computorizada com protocolo dedicado para estudo vascular), que revelou diminuição relativa de densidade do ramo esquerdo da artéria pulmonar (pós-injeção endovenosa contraste iodado) (fig. 3), dilatação e tortuosidade das artérias intercostais homolaterais (figuras 4, 6 e 7), reconhecendo-se «novelo» arterial (fig. 8) (parcialmente extrapleural, transpleural e intraparenquimatoso) drenado via transparênquima para o ramo da artéria pulmonar homolateral, associado a alterações do parênquima pulmonar adjacente traduzidas por bronquiectasias e bronquioloectasias de tração (fig. 5). Não foram identificados por TC critérios dimensionais compatíveis com hipertensão arterial pulmonar. As artérias brônquicas não apresentavam calibre aumentado.
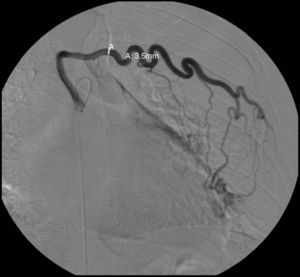
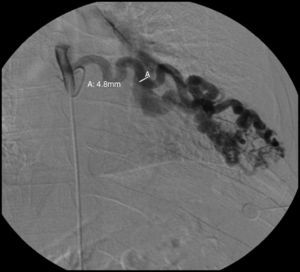
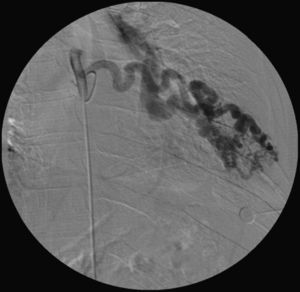
Para confirmar que a malformação vascular detetada era exclusivamente de natureza arterial foi efetuada angiografia seletiva da 4a à 7a artérias intercostais esquerdas que, além de revelar aumento do calibre das artérias intercostais (figs. 9 e 10), demonstrou fístula exclusivamente arterial entre os ramos da circulação sistémica acima referidos e o ramo esquerdo da artéria pulmonar através de novelo arterial (figs. 10 e 11). As artérias brônquicas, nomeadamente as do mesmo lado da malformação descrita, não foram avaliadas angiograficamente.
Até à data da realização da angiografia o doente permaneceu assintomático, não tendo sido ainda definida qual a abordagem terapêutica.
DiscussãoAs manifestações clínicas deste tipo de fístulas podem ser mal interpretadas como patência do ducto arterial ou presença de malformação arteriovenosa e os sintomas dependem, parcialmente, da sua repercussão funcional que é proporcional ao tamanho dos vasos implicados na anastomose e a sua localização em relação ao coração2,8.
A radiografia de tórax deste tipo de malformações tipicamente revela, na área de conexão vascular anómala, irregularidade do bordo inferior das costelas e hipotransparência pulmonar, sugerindo envolvimento das artérias intercostais e/ou acentuação da vascularização e/ou infiltrado pulmonar (como representado no nosso caso clínico)3.
Nos casos descritos na literatura de FAA sistémico-pulmonares, as anastomoses são múltiplas e as malformações arteriovenosas podem estar presentes com concomitante repercussão cardiovascular3.
No nosso caso clínico, imagiologicamente não parece existir repercussão cardiovascular uma vez que ICT (índice cardiotorácico) e o calibre do tronco comum da artéria pulmonar estavam mantidos e a fístula era exclusivamente arterial, achado posteriormente confirmado angiograficamente que demonstrou anastomose exclusivamente arterial entre as artérias intercostais e a artéria pulmonar esquerdas.
Assim, o presente caso constitui um caso excecional dos descritos na literatura nomeadamente no que toca a exuberância do shunt, padrão de drenagem (exclusivamente arterial) e sem repercussão funcional.
No que toca à terapêutica destas malformações, a embolização transcateter arterial ou a resseção cirúrgica podem ser consideradas como opções de tratamento, contudo, existem casos descritos de recorrência pós-embolização1,3,6.
ConclusãoAs FAA sistémico-pulmonares podem apresentar-se com ou sem sintomas e a sua etiologia pode ser secundária ou congénita.
Os autores apresentam caso excecional, especialmente pela sua exuberância radiológica, de fístula exclusivamente arterial entre as artérias intercostais e a artéria pulmonar, sem comunicações arteriovenosas. No nosso caso clínico, a presença de alterações parenquimatosas, como bronquiectasias e bronquiolectasias adjacentes ao novelo arterial, sugerem que pode ter existido história prévia de etiologia inflamatória/infeciosa.
Responsabilidades éticasProteção de pessoas e animaisOs autores declaram que para esta investigação não se realizaram experiências em seres humanos e/ou animais.
Confidencialidade dos dadosOs autores declaram ter seguido os protocolos de seu centro de trabalho acerca da publicação dos dados de pacientes e que todos os pacientes incluídos no estudo receberam informações suficientes e deram o seu consentimento informado por escrito para participar nesse estudo.
Direito à privacidade e consentimento escritoOs autores declaram que não aparecem dados de pacientes neste artigo.