A dermatomiosite (DM) é uma doença rara, caracterizada por fraqueza muscular proximal associada a exantema cutâneo típico. A biopsia muscular apresenta lesões inflamatórias compatíveis com miosite, estando associada a um aumento de risco de neoplasia, frequentemente considerada como síndrome paraneoplásico. Os autores apresentam um caso de um homem de 63 anos, com quadro de fraqueza muscular proximal progressiva e exantema cutâneo com 2 meses de evolução. A biopsia cutânea e muscular foram compatíveis com DM. A tomografia tórax mostrou imagem nodular paracardíaca esquerda e a biopsia brônquica confirmou diagnóstico de carcinoma pulmão pequenas células. Este caso clínico pretende realçar a importância da realização do estudo diagnóstico exaustivo em doentes com DM, visto que esta patologia surge frequentemente como síndrome paraneoplásico.
Dermatomyositis (DM) is a rare disease characterised by proximal muscle weakness and a typical cutaneous rash. The muscle biopsy shows inflammatory lesions consistent with myositis, being related to an increased risk of cancer, often considered as a paraneoplastic syndrome. The authors present a case of a 63-year-old man, with progressive proximal muscle weakness and cutaneous rash, appearing in two months. The muscle and skin biopsies were consistent with DM. Chest tomography showed a nodular image in the lingular region and bronchy biopsy confirmed the diagnosis of small cell lung carcinoma (SCLC). This clinical case intends to enhance the importance of a thorough diagnostic study in patients with DM, as it is often a paraneoplastic syndrome.
A dermatomiosite é uma doença rara, com uma prevalência de um em cada 100000 habitantes, afetando crianças e adultos, com uma predominância do sexo feminino de 2:1. A dermatomiosite paraneoplásica surge com maior frequência após a 5.a década de vida1–3.
Pertence ao grupo das miosites inflamatórias, juntamente com a polimiosite e a miosite de corpos de inclusão, caracterizadas por fraqueza muscular progressiva proximal, simétrica (exceto a miosite de corpos de inclusão) e infiltrados inflamatórios nos músculos esqueléticos como principais características clínicas e histológicas2.
A dermatomiosite apresenta manifestações cutâneas características (exantema heliotrópico, pápulas de Gottron, rash nas áreas de fotoexposição) que acompanham e, mais frequentemente precedem a fraqueza muscular2,4,5.
Caso clínicoDoente do sexo masculino, de 63 anos, raça caucasiana, pedreiro reformado.
Como antecedentes pessoais relevantes apresentava diabetes mellitus tipo 2, dislipidemia, HTA, obesidade, ex-fumador (40 UMA).
Aparentemente saudável até 2 meses antes do internamento, altura em que iniciou rubor e edema facial, com eritema papular da região malar, frontal e couro cabeludo anterior. Progressivamente, as alterações cutâneas foram-se tornando mais exuberantes e aumentando em extensão, acompanhando-se de mialgias dos membros superiores e inferiores e edema dos membros inferiores.
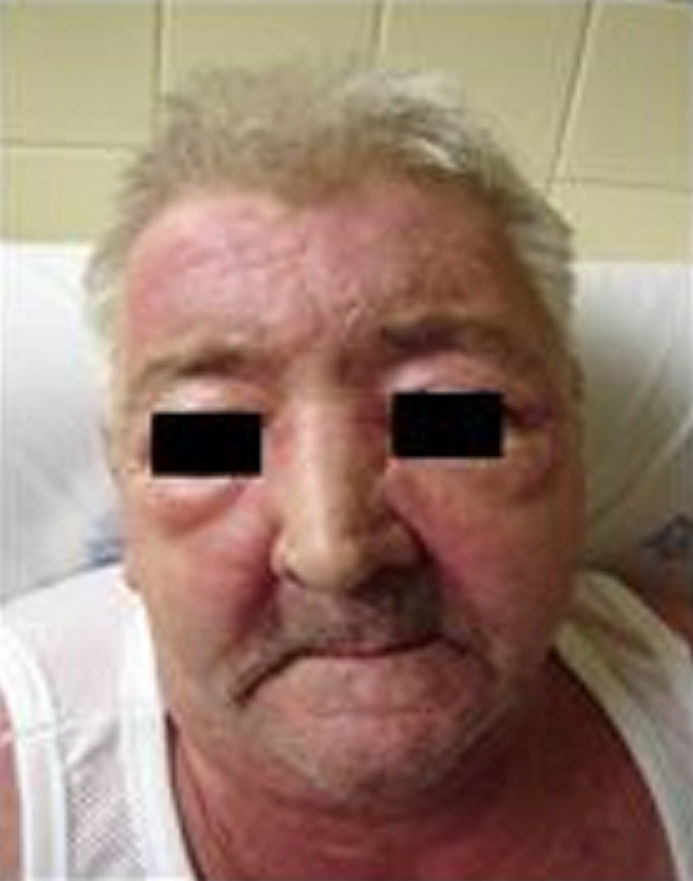
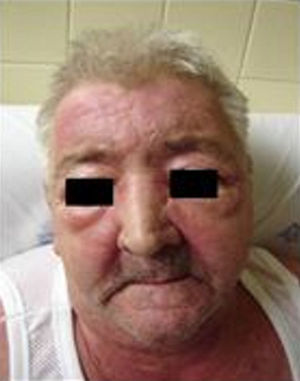
Cerca de um mês após o início do quadro, o doente recorre ao Serviço de Urgência por agravamento da sintomatologia, apresentando: 1. Diminuição da força muscular nas cinturas escapular e pélvica, associada a edema e rigidez articular dos membros superiores e inferiores (impossibilidade de se levantar de uma cadeira, subir escadas), sem alterações da sensibilidade. 2. Erupção cutânea eritematosa, maculo-papular na região malar e frontal. 3. Eritema macular na face ântero-superior do tronco, região torácica posterior e dorsal (sinal em V e sinal em xaile). 4. Erupção cutânea eritematosa, maculo-papular, na face dorsal das mãos, ao nível das articulações metacarpo-falângicas e interfalângicas proximais e distais (pápulas de Gottron)¸ 5. Edema palpebral e eritema periorbitário (eritema heliotrópico). 6. Tumefacção das articulações dos cotovelos e joelhos, com incapacidade em realizar a sua extensão completa, sem eritema ou aumento da temperatura. 7. Edema das mãos e membros inferiores (fig. 1).
Analiticamente, apresentava LDH 810U/L (240-480U/L); TGO 151U/L (4-33U/L); TGP 46U/L (4-50U/L); CK 1 073U/L (1-170U/L); mioglobina 515ng/ml (17,4-105,7ng/ml).
Perante este quadro, foi colocada a hipótese de dermatomiosite e o doente foi internado para prosseguir o estudo.
Durante o internamento, os valores de CK e mioglobina apresentaram valores máximos de 1 037U/L e 515,5ng/ml, respetivamente, diminuindo gradualmente após início da terapêutica com prednisona 1mg/kg/d.
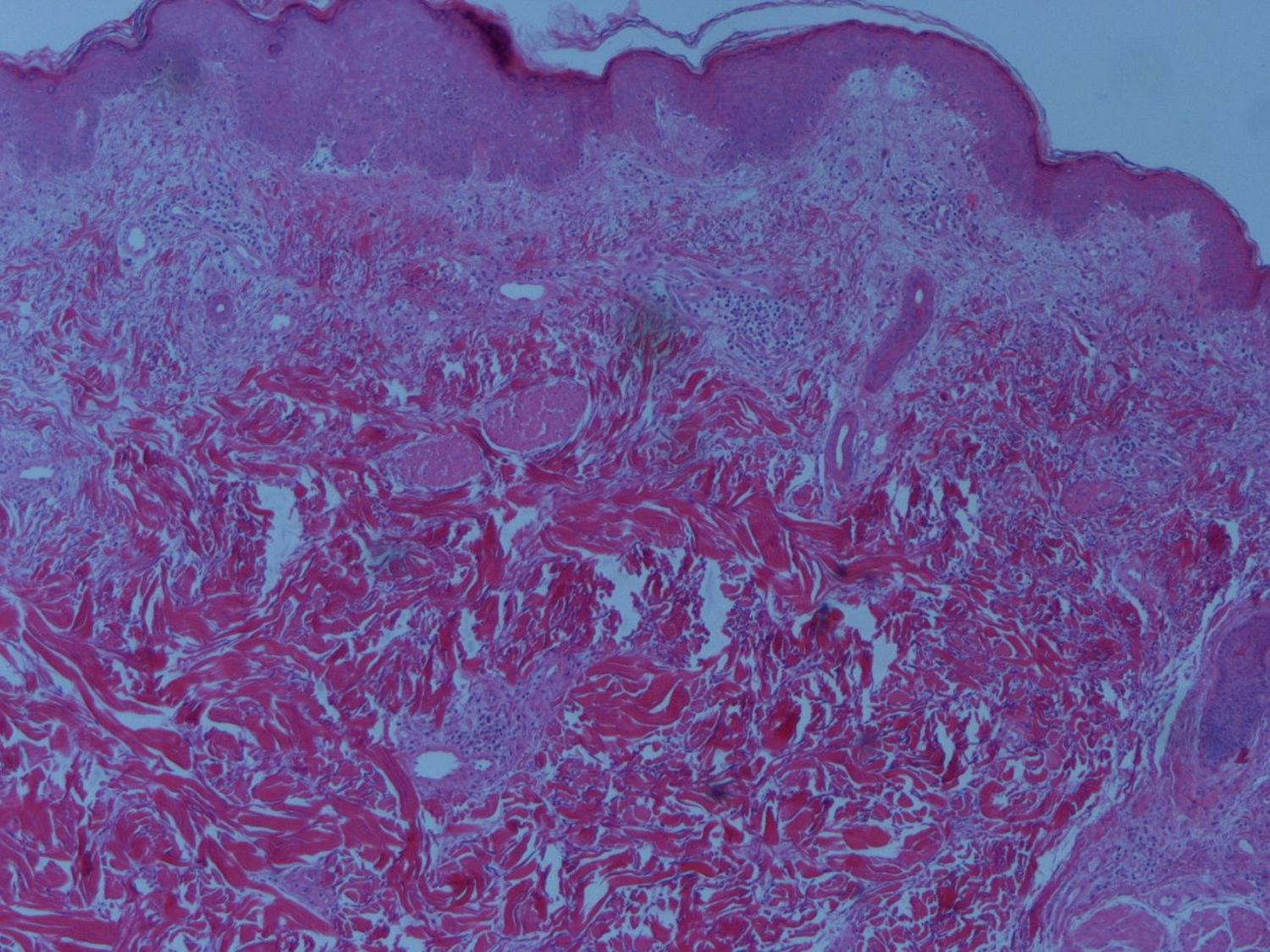
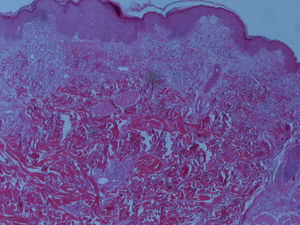
A biopsia cutânea revelou moderado infiltrado linfohistiocitário perivascular e a biopsia muscular constatou miosite e infiltrado inflamatório perivascular, hiperplasia do endotélio, atrofia perifascicular, diagnósticas de dermatomiosite (fig. 3).
A electromiografia revelou padrão miopático compatível com miosite (potenciais da unidade motora de curta duração e baixa amplitude, fibrilhação em repouso, descargas complexas repetitivas e de alta frequência) sem alterações da condução nervosa.
Perante a confirmação do diagnóstico de dermatomiosite tornou-se imperativo despistar uma eventual associação com doença autoimune e/ou neoplasia, pois estas situações surgem com uma frequência elevada.
O estudo imunológico mostrou ANA 1/640 (padrão mosqueado), restantes autoanticorpos antinucleares negativos e autoanticorpos das miopatias (anti-Jo-1, anti-Ku, anti-Pm-Scl, anti PL-7, anti PL-2 e anti Ro-52) negativos.
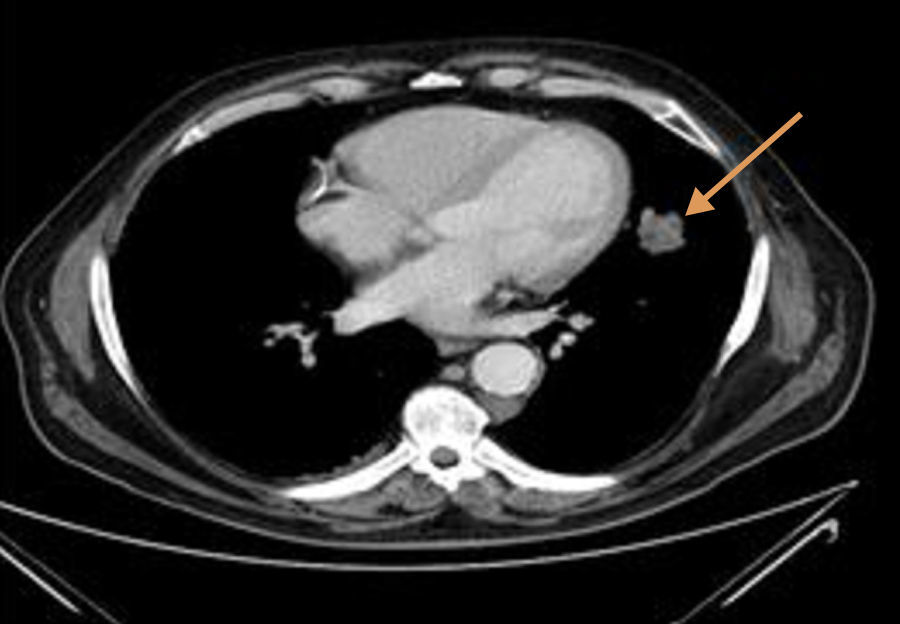
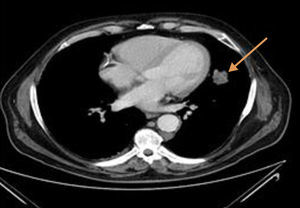
A tomografia computadorizada tóracoabdominal evidenciou imagem nodular paracardíaca esquerda com 4×2cm de diâmetro, de contornos irregulares, aspetos em relação provável com lesão neoformativa (fig. 2).
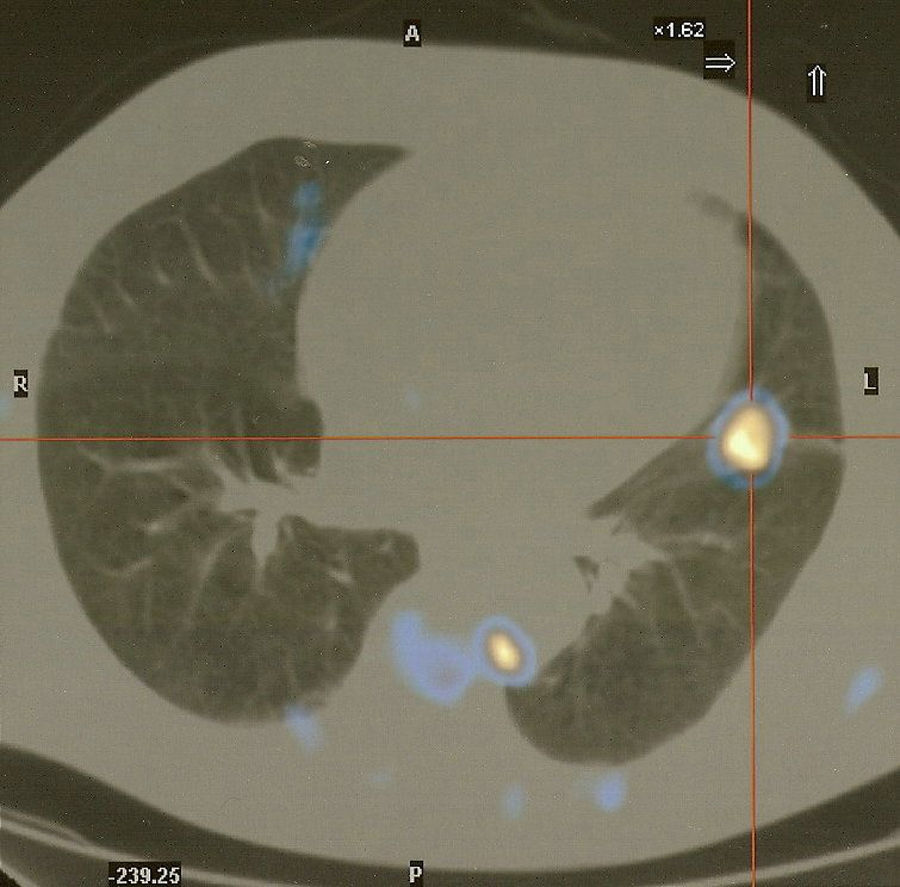
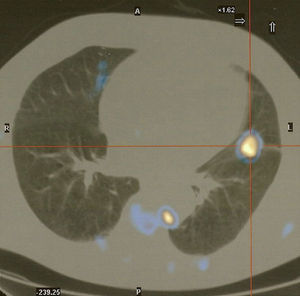
Realizou broncofibroscopia, que além de congestão difusa da mucosa, não apresentava lesões endobrônquicas visíveis, tendo sido efetuadas biopsias e escovado do brônquio segmentar B5 esquerdo guiados com intensificador de imagem. A biopsia brônquica confirmou o diagnóstico imunohistoquímico de carcinoma de pequenas células do pulmão (CPPC). A tomografia de emissão positrões de corpo inteiro mostrou focos com captação anormal e significativamente aumentada de fluorodesoxiglicose na língula, gânglios linfáticos justa-esofágicos, intercostais à esquerda e pré-vertebrais, bem como captação intensa a nível muscular relacionada com patologia inflamatória (dermatomiosite) (fig. 4).
Assim, concluiu-se o diagnóstico de CPPC (T2N2M0–classificação TNM) em doente com performance status (PS) 2 e apresentando como síndrome paraneoplásico dermatomiosite.
O doente foi proposto para início de quimioterapia (QT). Posteriormente, de acordo com a resposta clínico-radiológica deveria ser equacionado realizar QT e radioterapia (RT) concomitantes. Realizou o primeiro ciclo de QT ainda em regime de internamento, verificando-se nesse internamento a primeira neutropenia febril. Os restantes ciclos de QT decorreram também com efeitos laterais hematológicos graves (apesar de ter feito profilaxia com fatores de crescimento dos neutrófilos) acompanhados de agravamento do estado geral. A avaliação radiológica, após 3 ciclos de QT, mostrou remissão parcial da doença, tendo sido decidido manter QT isolada, protelando o início de RT por o doente não ter estado geral (PS −2) que suportasse a realização de QT e RT concomitantes. Após o 4.° ciclo de QT, foi novamente internado por pancitopenia febril tendo sido decidido que, atendendo ao mau estado geral do doente (PS −3) e à gravidade dos efeitos secundários da QT, o doente tinha apenas indicação para melhor terapêutica de suporte.
O doente manteve desde o início corticoterapia sistémica para o tratamento da dermatomiosite.
Oito meses após o diagnóstico, o doente deu entrada no Serviço de Urgência por dor abdominal, vindo a falecer por sépsis no contexto de abdómen agudo (perfuração de víscera oca – diverticulite).
DiscussãoConsidera-se o diagnóstico de dermatomiosite quando, as manifestações cutâneas estão associadas aos critérios de Bohan e Peter que incluem: 1. Fraqueza muscular proximal e simétrica. 2. Elevação sérica das enzimas musculares esqueléticas (CK, aldolase, LDH, TGO e TGP). 3. Alterações miopáticas na electromiografia. 4. Biopsia muscular com alterações características de miosite1,2,6.
Existem também outras manifestações clínicas que podem estar presentes em graus variáveis: sintomas sistémicos (febre, mal-estar, emagrecimento), alterações musculo-esqueléticas (artralgias, sinovite), disfagia e outras alterações gastrointestinais (dismotilidade, má-absorção), alterações cardíacas (perturbações da condução aurículo-ventricular, taquiarritmias, miocardiopatia dilatada), alterações pulmonares (fraqueza dos músculos respiratórios, doença pulmonar intersticial), alterações vasculares (fenómeno Raynaud, vasculite) e outras1,2.
O mecanismo da doença ainda não é totalmente conhecido, mas a reação inflamatória tecidular, a vasculite associada, a presença frequente de autoanticorpos, a evidência de miotoxicidade mediada por células T ou microangiopatia mediada pelo complemento, a sua associação frequente com outras doenças autoimunes, bem como a resposta a imunoterapias, sugerem a natureza autoimune da dermatomiosite1. A dermatomiosite afeta primariamente os antigénios do endotélio de endomísio dos capilares, com posterior ativação do complemento, com depósito de complexos imunes no leito capilar, antes que existam alterações inflamatórias ou estruturais musculares. Estes eventos induzem edema das células endoteliais, vacuolização, necrose capilar, inflamação perivascular e isquemia, com destruição das fibras musculares. A atrofia perifascicular característica reflete a hipoperfusão endofascicular1,2,6.
Em cerca de 30% dos doentes com miopatias inflamatórias, são encontrados vários autoanticorpos contra antigénios citoplasmáticos e nucleares. Os autoanticorpos contra antigénios nucleares (ANA, Anti-dsDNA, etc.), não são específicos da miosite e o papel dos autoanticorpos contra RNA (tRNA) sintetases (anti-sintetases), fatores de translação e partículas de reconhecimento do sinal (Ac anti- Jo-1; anti-Ku; anti-Pm-Scl; anti PL-7; anti PL-2 e anti Ro-52), ainda é incerto1,2,7. Estes anticorpos ocorrem em menos de 25% dos doentes, podendo também aparecer em doentes com doença pulmonar intersticial sem miosite1.
A dermatomiosite está associada a um risco aumentado de malignidade, sendo substancialmente maior do que nas outras miosites inflamatórias. O diagnóstico de dermatomiosite, está associado a um risco 3 vezes superior de qualquer neoplasia, sendo as de maior risco, as neoplasias do ovário, pulmão, pâncreas, estômago, colorretal e linfoma não-Hodgkin, seja qual for o tipo histológico1,8-10.
Em alguns doentes, a dermatomiosite aparece como síndrome paraneoplásico, sendo as neoplasias do ovário, pulmão e colorretal, as mais frequentemente associadas1,8-10. Nestes casos, a dermatomiosite melhora com o tratamento da neoplasia e há reaparecimento da fraqueza muscular quando há recidiva do tumor, sugerindo, por isso, a natureza paraneoplásica. Parecem existir também algumas diferenças clínicas, pois estes doentes têm habitualmente valores de CK mais próximos do normal, têm mais vezes vasculite digital e menor probabilidade de terem anticorpos específicos da miosite, comparativamente com os doentes com dermatomiosite sem neoplasia associada8.
O caso descrito, enquadra-se num quadro de dermatomiosite como síndrome paraneoplásico de uma neoplasia do pulmão. Os sinais de dermatomiosite foram o primeiro alerta, permitindo o posterior diagnóstico da neoplasia.
A dermatomiosite representa uma patologia de diagnóstico clínico e laboratorial relativamente simples em que o alerta médico para a presença de manifestações típicas é fundamental, pois, o início precoce do tratamento é determinante para a evolução e o prognóstico da doença.
A investigação de neoplasia oculta deve fazer parte da investigação de todos os doentes com diagnóstico de dermatomiosite, de acordo com a epidemiologia local, fatores de risco, idade e o sexo4,8.
No caso descrito estamos perante um doente com CPPC e com doença limitada ao tórax sendo de esperar (apesar do mau prognóstico global deste tipo histológico) uma melhor sobrevida, atendendo a que houve resposta à quimioterapia. Apesar de o doente ter falecido de uma causa aparentemente não relacionada com a neoplasia, a verdade é que o estado geral do doente sofreu uma quebra marcada que não permitiu prosseguir o plano terapêutico. De acordo com a literatura11,12 a associação de dermatomiosite e neoplasia, idade avançada, não melhoria da força muscular no primeiro mês de tratamento e atingimento do estado geral são fatores de mau prognóstico e mortalidade no primeiro ano após o diagnóstico. Os fatores enumerados, com exceção da idade, podem justificar a evolução da doença neste caso em particular.
Com este caso clínico, pretendemos alertar para a importância de um diagnóstico precoce e tratamento atempado como determinantes no prognóstico. Por esta razão, o diagnóstico de dermatomiosite deve ser sempre um alerta em medicina.
Conflito de interessesOs autores declaram não haver conflito de interesses.
Responsabilidades éticasProteção de pessoas e animaisOs autores declaram que para esta investigação não se realizaram experiências em seres humanos e/ou animais.
Confidencialidade dos dadosOs autores declaram ter seguido os protocolos de seu centro de trabalho acerca da publicação dos dados de pacientes e que todos os pacientes incluídos no estudo receberam informações suficientes e deram o seu consentimento informado por escrito para participar nesse estudo.
Direito à privacidade e consentimento escritoOs autores declaram ter recebido consentimento escrito dos pacientes e/ou sujeitos mencionados no artigo. O autor para correspondência deve estar na posse deste documento.